ĐẠI CƯƠNG
Khái niệm chung
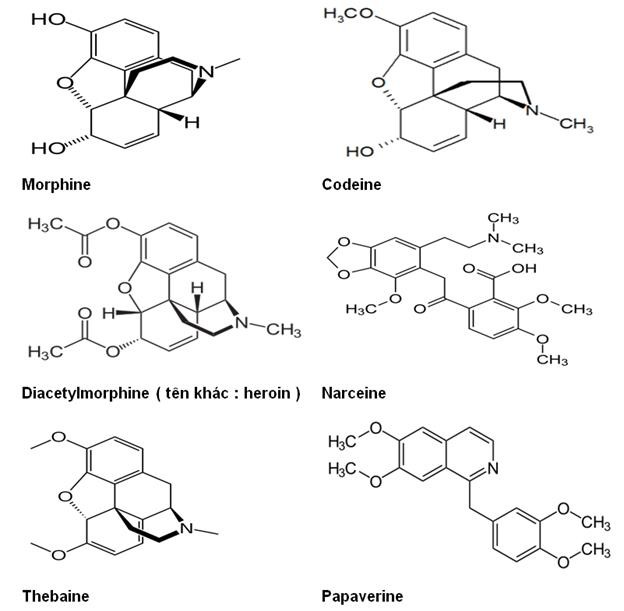
Thuốc phiện là nhựa khô của quả cây Anh túc ( còn gọi là cây Thuốc phiện, A phiến, Thẩu, Trẩu, Nàng tiên…)( tên khoa học : Papaver somniferum L., thuộc họ Anh túc ( họ Thuốc phiện – Papaveraceae )). Đã chiết được 25 alkaloid từ thuốc phiện và chia làm hai nhóm :
Nhóm có nhân piperidin-phenanthrene : morphine 10 %, codeine 0,5 %, diacetylmorphine ( tên khác : heroin ), narceine, thebaine, narcotine… Có tác dụng ưu tiên trên TKTW.
Nhóm có nhân benzylisoquinoline : chỉ có papaverine. Papaverine không gây ngủ, mà gây giãn cơ trơn, chống co thắt cơ trơn ( mạch vành, tiểu động mạch, cơ trơn khí – phế quản, ruột, đường mật, niệu quản…).

| Hình 1 : Công thức cấu tạo một số alkaloid của cây Thuốc phiện |
MORPHINE
Tính chất
Muối morphine hydrochloride ( morphine HCl ) dễ tan trong nước, chứa 75 % morphine.
Dược động học
Thuốc có bản chất base yếu. Hấp thu tốt qua đường uống ( chủ yếu ở tá tràng ) và đường tiêm, mang tính cá thể.
Phân phối : khoảng 30 % morphine gắn với protein huyết tương. Thuốc phân bố ở hầu hết các mô, qua được hàng rào máu – não, hàng rào nhau – thai. Tuy nhiên thuốc không giữ được lâu trong mô.
Chuyển hoá : chủ yếu ở gan. Con đường chính của chuyển hóa morphine là phản ứng liên hợp với acid glucuronic ở cả 2 vị trí gắn –OH ( C3 và C6 ), cho morphine-3-glucuronide ( M3G ) ( không có tác dụng dược lý ) và morphine-6-glucuronide ( M6G ) ( có tác dụng dược lý ). Tác dụng của M6G ( chất chuyển hóa chính ) mạnh gấp 2 lần morphine nhưng chất này vào não rất ít vì khó tan trong lipid. Thuốc có chu kỳ gan – ruột.
Thải trừ : chủ yếu qua thận dưới dạng M3G không có hoạt tính; khoảng 90 % tổng liều morphine được thải qua thận trong vòng 24 h. Một phần nhỏ thải trừ qua mật, mồ hôi, nước bọt, qua sữa mẹ, qua dạ dày. t1/2 của morphine là 2 – 3 h, của M6G khoảng 4 h.
Liên quan giữa cấu trúc và tác dụng
Hai nhóm ảnh hưởng nhiều đến tác dụng của morphin là:
Nhóm phenol ở vị trí 3: tác dụng giảm đau gây nghiện sẽ giảm đi khi alkyl hóa nhóm này, ví dụ codein (methyl morphin). Ngược lại, tác dụng của morphin sẽ được tăng cường nếu nhóm phenol ở vị trí 3 bị hóa ester, như acetyl morphin (acetyl hóa).
Công thức:
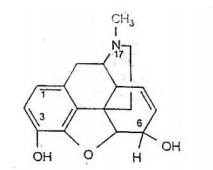
Nhóm rượu ở vị trí 6: tác dụng giảm đau vỡ độc tính sẽ tăng lan nhưng thời gian tác dụng lại giảm đi khi nhóm này bị khử H để cho nhóm ceton (hydro morphin) hay bị hóa ester, hóa ether.
Tác dụng giảm đau vỡ gây nghiện sẽ tăng mạnh khi cả 2 nhóm phenol vỡ rượu đều bị acetyl hóa, ví dụ heroin (diacetyl morphin).
Tác dụng dược lý
Tác dụng trên hệ thần kinh trung ương
Tác dụng giảm đau :
Đặc điểm tác dụng :
Đây là tác dụng chủ yếu của morphine. Morphine giảm đau có tính chọn lọc, ức chế chọn lọc và trực tiếp với các tế bào TKTW, nhất là vỏ não, không gây rối loạn tri giác. Loại trừ được mọi loại kích thích gây đau ( cơ, nhiệt, điện, hoá học…).
Morphine có tác dụng chủ yếu với các cơn đau lớn, đau sâu, đau nội tạng ( đau do chấn thương, do ung thư giai đoạn cuối, cơn đau quặn gan, quặn thận do sỏi… ). Không hoặc ít có tác dụng giảm đau đối với các cơn đau nhỏ, đau nông ( đau dây thần kinh, đau khớp…). Liều giảm đau ở người lớn : 10 mg/70 kg/24 h.
Cơ chế tác dụng :
Liên quan đến receptor ( Rp ) của morphine. Tác dụng giảm đau của morphine là do thuốc kích thích trên các Rp muy và kappa.
Khi morphine gắn vào các Rp, ức chế dẫn truyền cảm giác đau, làm tăng ngưỡng đau, làm thay đổi tính chất của cảm giác đau, làm biến đổi trạng thái tâm lý bệnh nhân ( làm mất các cảm giác lo sợ đau, chờ đợi đau… ).
Thuốc cũng ức chế vùng sau sinap của các neuron trung gian, làm mất tác dụng gây đau của chất P ( pain ), làm thay đổi sự gắn và thu hồi Ca2+ vào ngọn dây thần kinh.
Morphine ức chế tất cả các điểm chốt trên đường dẫn truyền cảm giác đau của hệ TKTW như : sừng sau tủy sống, hành tủy, đồi thị và vỏ não. Như vậy, vị trí tác dụng của morphine và các opiate chủ yếu nằm trong hệ TKTW, khác với vị trí tác dụng của các NSAIDs là nằm ở ngoại biên.
Ở ngoại biên, ngoài việc làm tăng ngưỡng nhận cảm giác đau, morphine còn ức chế trước sinap, làm giảm giải phóng các chất dẫn truyền thần kinh ( do đóng kênh Ca2+ ).
Thuốc cũng ức chế vùng sau sinap của các neuron trung gian, làm mất tác dụng gây đau của chất P ( P = pain ) ngoại lai khi tiêm. Ở vùng sau sinap, nó còn làm mở kênh K+, làm thay đổi tính thấm của màng neuron đối với K+, gây ưu cực hóa, ức chế tính chịu kích thích của của neuron và kết quả là làm biến đổi phần lớn hệ thống dẫn truyền thần kinh của các hệ adrenergic, cholinergic, serotoninergic và dopaminergic trên hệ TKTW.
Do morphine có tác dụng gây ngủ nên làm tăng ngưỡng đau.
Gây ngủ – gây sảng khoái – gây nghiện :
Với liều điều trị ( 10 – 20 mg/24 h ), morphine gây cảm giác lâng lâng dễ chịu, thanh thản, khoan khoái, thư giãn nên dễ dẫn tới sảng khoái, dễ gây nghiện. Các cơ quan như thính giác, xúc giác được tăng cường, nghe tiếng động cảm thấy dễ chịu, nhìn cái gì cũng thấy màu hồng đẹp.
Cảm giác lo âu, căng thẳng, bồn chồn sợ hãi do đau giảm; morphine làm thay đổi tư thế, tăng cường trí tưởng tượng. Bệnh nhân luôn ở trạng thái lạc quan và mất cảm giác đói.
Morphine có thể gây giảm hoạt động tinh thần và gây ngủ, bệnh nhân dần dần đi vào giấc ngủ với nhiều giấc mơ đẹp. Liều cao ( > 20 mg/24 h ) có thể gây mê và làm mất tri giác. Ngược lại ở liều thấp ( 1 – 3 mg/24 h ) có thể gây hưng phấn, làm cho bệnh nhân mất ngủ, nôn, tăng phản xạ tủy.
Chính do khoái cảm mà bệnh nhân sẽ thích dùng và sau nhiều lần sẽ bị nghiện.
Tác dụng trên hệ hô hấp :
Đặc điểm tác dụng :
Morphine tác dụng kích thích trên Rp muy2 và ảnh hưởng trực tiếp đến trung tâm hô hấp. Tác dụng của morphine trên hệ hô hấp cũng phụ thuộc rõ rệt vào liều : với liều thấp thuốc kích thích hô hấp. Ở liều điều trị, morphine đã gây ức chế hô hấp. Morphine ức chế trực tiếp lên trung tâm hô hấp ở hành tủy. Tác dụng càng rõ trên bệnh nhân đang bị ức chế hô hấp, bị suy hô hấp, đang hôn mê hoặc bị gây mê.
Ở liều cao, thuốc ức chế mạnh trung tâm hô hấp ( gây rối loạn hô hấp chu kỳ Cheyne – Stockes ). Có thể gây liệt hoàn toàn trung tâm hô hấp.
Ở thai nhi, trẻ mới đẻ, trẻ còn bú, trung tâm hô hấp rất nhạy cảm với morphine và các opiate nói chung. Morphine qua được hàng rào nhau – thai, hàng rào máu – não, vì vậy cấm chỉ định dùng thuốc cho phụ nữ có thai hoặc đang cho con bú và trẻ em < 5 tuổi.
Morphine còn ức chế trung tâm ho, làm giảm các kích thích, giảm phản xạ gây ho. Tuy nhiên tác dụng này không mạnh bằng các dẫn xuất như codeine, pholcodine ( tên khác : pholcodeine ), dextromethorphan…
Gây co thắt cơ trơn khí – phế quản. Các thuốc ức chế Rp beta-adrenergic ( acebutolol, atenolol, betaxolol, bisoprolol, carvedilol, esmolol, labetalol, metoprolol, nebivolol, propranolol, pindolol…) làm tăng tác dụng gây co thắt cơ trơn khí – phế quản của morphine.
Cơ chế :
Liều cao morphine làm giảm độ nhạy của trung tâm hô hấp với nồng độ CO2 trong máu nên làm giảm cả biên độ và tần số hô hấp. Khi ngộ độc morphine cấp tính, nếu chỉ cho bệnh nhân thở O2 ở nồng độ cao thì có thể gây ngừng thở.
Do thiếu O2, đặc biệt thiếu O2 ở não sẽ gây hoạt hóa các Rp của thành mạch, làm giãn mạch não, nhằm làm tăng cường lượng máu lên não. Tuy nhiên các mạch máu não giãn to lại gây chèn ép hành não ( hiện tượng “cái chêm” ) càng gây ức chế thêm trung tâm hô hấp.
Tác dụng trên vùng dưới đồi :
Morphine và các opiate nói chung làm mất thăng bằng cơ chế điều nhiệt, làm cho thân nhiệt giảm nhẹ. Tuy nhiên, khi dùng liều cao kéo dài, thuốc có thể gây tăng thân nhiệt.
Tác dụng nội tiết :
Morphine tác dụng ngay tại vùng dưới đồi, ức chế giải phóng GnRH ( gonadotropin–releasing hormone : hormone giải phóng hormone hướng sinh dục ) và CRH ( corticotropin-releasing hormone : hormone giải phóng hormone hướng vỏ thượng thận ( trước kia gọi là corticotropin-releasing factor ( CRF ) ), do đó làm giảm tiết LH ( luteinizing hormone – hormone kích thích hoàng thể ), FSH ( follicle- stimulating hormone – hormone kích thích nang trứng ), ACTH ( adrenocorticotropic hormone – hormone hướng vỏ thượng thận ), TSH ( thyroid-stimulating hormone – hormone hướng tuyến giáp ) và beta-endorphin.
Các opiate kích thích Rp muy, làm tăng tiết hormone kháng lợi niệu ADH ( antidiuretic hormone, còn gọi là arginine vasopressin ( AVP ), vasopressin, argipressin ), trong khi chất chủ vận của Rp kappa lại làm giảm tiết ADH, gây lợi niệu.
Co đồng tử :
Do kích thích các Rp muy và kappa trên trung tâm dây thần kinh III ( dây vận nhãn ), morphine và các opiate có tác dụng gây co đồng tử. Khi ngộ độc morphine cấp tính, đồng tử co rất mạnh, nhỏ như đầu đinh ghim. Song khi có ngạt thở thì đồng tử sẽ giãn ra.
Tác dụng gây buồn nôn và nôn :
Do morphine kích thích trực tiếp vùng nhận cảm hóa học ( chemoreceptor trigger zone, còn gọi là area postrema ) ở vùng sàn não thất IV, gây cảm giác buồn nôn và nôn. Với liều cao thuốc có thể ức chế trung tâm nôn ở hành tủy.
Phản xạ tuỷ : tăng phản xạ.
Tác dụng ngoại biên
Tác dụng trên hệ tim mạch :
Ở liều điều trị morphine ít tác dụng trên hệ tim mạch, nên dùng được cho bệnh nhân suy tim ( nhồi máu cơ tim ). Tuy nhiên có thể gây chậm mạch do kích thích dây X và làm tăng giải phóng histamine.
Liều cao gây giãn mạch vành, hạ huyết áp do ức chế trung tâm vận mạch ở hành tủy và cũng do tăng giải phóng histamine.
Tác dụng trên cơ trơn :
Cơ trơn của ruột : trên thành ruột và đám rối thần kinh có nhiều Rp với morphine nội sinh. Morphine làm giảm nhu động ruột, làm giảm tiết các dịch ngoại tiết ( dịch mật, tụy, dịch ruột…) và làm tăng hấp thu nước, điện giải qua thành ruột, do đó gây táo bón, vì vậy morphine còn được sử dụng trong điều trị ỉa chảy ( nay không dùng morphine mà dùng loperamide, một dẫn xuất của morphine ). Morphine làm co các cơ vòng ( cơ Oddi, cơ thắt môn vị, cơ thắt hậu môn ), gây đau quặn bụng, táo bón.
Trên các cơ trơn khác : morphine làm tăng trương lực, tăng co bóp nên có thể gây bí đái ( do co thắt cơ vòng bàng quang ), làm xuất hiện cơn khó thở kiểu hen trên người bị hen ( do co thắt cơ trơn khí – phế quản ).
Khi dùng điều trị giảm đau ở đường tiêu hoá ( cơn đau quặn gan, quặn thận…) phải dùng phối hợp với thuốc giãn cơ trơn ( atropine…).
Tác dụng trên hệ bài tiết :
Morphine làm giảm tiết dịch mật, tuỵ, dạ dày, phế quản, giảm tiết niệu. Tuy nhiên lại làm tăng tiết mồ hôi.
Tác dụng trên chuyển hoá :
Morphine làm giảm oxy hoá, giảm dự trữ base, gây tích lũy acid trong máu. Vì vậy người nghiện mặt bị phù, môi, móng tay và móng chân thâm tím…
Tác dụng trên da :
Với liều điều trị morphine gây giãn mạch da và ngứa, gây đỏ da ở mặt, cổ và nửa thân trên. Tác dụng này một phần có thể do thuốc làm tăng giải phóng histamine và các thuốc kháng Rp H1-histamine không đối lập được hoàn toàn tác dụng giãn mạch của morphine trong khi naloxone đối lập được.
Chỉ định
Các chứng đau : những cơn đau lớn, dữ dội, cấp tính hoặc đau không đáp ứng với các thuốc giảm đau thông thường khác như đau sau chấn thương ( gãy xương lớn ), đau sau phẫu thuật, cơn đau quặn gan, cơn đau quặn thận do sỏi, ung thư giai đoạn cuối… Để giảm đau cho bệnh nhân ung thư giai đoạn cuối, nhiễm HIV/AIDS có thể dùng morphine quá 7 ngày.
Shock : do chấn thương, sau đẻ, do thuốc…
Tiền mê hoặc phối hợp khi gây mê.
Nhồi máu cơ tim cấp.
Hen tim.
Phù phổi cấp thể nhẹ và vừa.
Các chứng ho ( ít dùng ).
Đi lỏng ( ít dùng ).
Chống chỉ định
Đau bụng cấp khi chưa chẩn đoán xác định rõ nguyên nhân.
Chấn thương sọ não hoặc tăng áp lực nội sọ ( nguy cơ làm tăng huyết áp, tăng áp lực hộp sọ, co giật… hoặc làm mất dấu hiệu “khoảng tỉnh”…).
Hen phế quản.
Suy hô hấp.
Suy gan nặng.
Trẻ em < 5 tuổi.
Phù phổi cấp thể nặng ( suy tuần hoàn cấp, nhịp thở Cheyne – Stockes ).
Phụ nữ có thai, đang cho con bú.
Ngộ độc rượu, thuốc ngủ barbiturate, CO, CO2 và các thuốc ức chế hô hấp khác…
Quá mẫn cảm với thuốc…
Thận trọng : cần phải rất thận trọng khi dùng cho người cao tuổi, mắc bệnh gan, thận mạn tính, thiểu năng tuyến giáp, suy tuyến thượng thận, người có rối loạn tiết niệu – tiền liệt tuyến ( nguy cơ bí đái ), nhược cơ, người đang lái xe, đứng máy chuyển động, làm việc trên cao…
Tương tác thuốc
Cấm phối hợp với thuốc ức chế monoaminoxidase vì có thể gây trụy tim mạch, tăng thân nhiệt, hôn mê và tử vong. Morphin chỉ đợc dùng sau khi đã ngừng thuốc MAOI ít nhất 15 ngày.
Các chất vừa chủ vận vừa đối kháng morphin như buprenorphin, nalbuphin, pentazocin làm giảm tác dụng giảm đau của morphin (do ức chế cạnh tranh trên receptor)
Các thuốc chống trầm cảm loại 3 vòng, kháng histamin H 1 loại cổ điển, các barbiturat, benzodiazepin, rượu, clonidin làm tăng tác dụng ức chế thần kinh trung ương của morphin
Độc tính
Độc tính cấp
Triệu chứng ngộ độc:
Các biểu hiện của ngộ độc cấp morphin xuất hiện rất nhanh: người bệnh thấy nặng đầu, chóng mặt, miệng khô, mạch nhanh và mạnh, nôn. Sau đó ngủ ngày càng sâu, đồng tử co nhỏ như đầu đanh ghim và không phản ứng với ánh sáng.
Thở chậm (2 – 4 nhịp/ phút), nhịp thở Cheyne – Stokes, có thể chết nhanh trong vài phút sau tiêm hoặc 1 – 4 giờ sau uống trong trạng thái ngừng thở, mặt tím xanh, thân nhiệt hạ, đồng tử giãn và trụy mạch. Nếu hôn mê kéo dài có thể chết vì viêm phổi.
Hôn mê, đồng tử co nhỏ nh đầu đanh ghim và suy giảm hô hấp là 3 triệu chứng thường gặp khi ngộ độc các opioid.
![Chọn thuốc giảm đau cần lưu ý gì? [ Cập nhật vào ngày 1/10/2017 ] Thuốc giảm đau là loại thuốc được dùng nhiều trong điều trị bệnh. Tuy nhiên, đây cũng là loại thuốc dễ gây tác dụng phụ cho người dùng, kể cả các thuốc giảm đau thông thường không ...](https://yte123.com/wp-content/uploads/2021/05/su_dung_thuoc_giam_dau_can_chu_y_tac_dung_phu.jpg)
Xử trí
Cấp cứu bệnh nhân ngộ độc cấp morphin phải dựa vào tình trạng bệnh nhân lúc được đưa vào bệnh viện.
Đầu tiên phải đảm bảo thông khí cho bệnh nhân bằng thở oxy, hô hấp nhân tạo…
Truyền dịch để giữ vững huyết áp, nếu bệnh nhân hôn mê phải cho thở máy.
Giải độc bằng naloxon (thuốc đối kháng với morphin). Tiêm tĩnh mạch naloxon 1 mL = 0,4 mg cho cả người lớn và trẻ em, có thể cho liều ban đầu 2 mg nếu ngộ độc nặng. Hai – ba phút sau bệnh nhân không tỉnh, dùng thêm 0,4 mg (có thể tới 4 liều), sau đó dùng naloxon qua đường tiêm bắp. Tổng liều naloxon có thể tới 10 – 20 mg/ 24 giờ.
Trong xử trí ngộ độc cấp morphin nên dùng naloxon qua đường truyền tĩnh mạch liên tục để dự phòng suy hô hấp trở lại vì naloxon có thời gian bán thải ngắn.
Độc tính mạn
Quen thuốc Quen thuốc phụ thuộc vào liều dùng và sự dùng lặp lại. Người quen thuốc có thể dùng morphin với liều gấp 10- 20 lần liều ban đầu và cao hơn nhiều so với người bình thường
Từ khi tìm ra morphin nội sinh, người ta đã cắt nghĩa được hiện tượng quen thuốc: chất chủ vận nội sinh của receptor morphinic là enkephalin bị giáng hóa quá nhanh, nên không gây quen thuốc. Enkephalin (và cả morphin) kích thích receptor, ức chế giải phóng một số chất trung gian hoá học, ức chế adenylcyclase, làm giảm sản xuất AMP vòng.
Khi dùng thuốc lặp đi lặp lại, cơ thể phản ứng bằng tăng tổng hợp AMP vòng, vì vậy liều morphin sau đòi hỏi phải cao hơn liều trước để receptor đáp ứng mạnh như cũ, đó là hiện tượng quen thuốc.
Nghiện thuốc
Một số tác giả cho rằng khi dùng morphin ngoại sinh lâu sẽ dẫn tới 2 hậu quả:
Receptor giảm đáp ứng với morphin
Cơ thể giảm sản xuất morphin nội sinh Sự thiếu hụt morphin nội sinh làm người dùng phải lệ thuộc vào morphin ngoại lai, đó là nghiện thuốc. Người nghiện morphin thường có rối loạn về tâm lý, nói điêu, lười biếng, ít chú ý vệ sinh thân thể. Hay bị táo bón, co đồng tử, mất ngủ, chán ăn nên sút cân, thiếu máu, run… Khả năng đề kháng kém, vì vậy họ dễ bị chết vì các bện h truyền nhiễm.
Người nghiện luôn “đói morphin”, khi thôi thuốc đột ngột, morphin nội sinh không đủ, các receptor morphinic đang trong tình trạng chống lại sự tác động thường xuyên của morphin bị rơi vào trạng thái “mất thăng bằng” ; tỉ lệ GMPv/ AMPv bị đảo ngược, dẫn đến một số rối loạn lâm sàng: vật vã, đau cơ, đau quặn bụng, vã mồ hôi, nôn, ỉa lỏng, chảy nước mũi, run, sởn gai ốc, dị cảm, tăng nhịp tim, tăng huyết áp, tăng thân nhiệt, giãn đồng tử, mất nước, sút cân. Ngoài ra, còn gặp một số dấu hiệu về thần kinh như: thao thức, bồn chồn, chán ăn, ngáp vặt, u sầu. Các biểu hiện này nặng nhất là 36- 72 giờ sau khi dùng liều thuốc cuối cùng và mất dần sau 2 – 5 tuần.
Cai nghiện morphin
Người nghiện cần được cách ly, kết hợp giữa lao động chân tay với tâm l ý liệu pháp và dùng thuốc. Trong thực tế, dù đã cai được cũng dễ bị nghiện lại.
Dùng thuốc loại morphin
Phương pháp cổ điển để cai nghiện morphin là dùng methadon, một opioid có tác dụng kéo dài. Methadon có tác dụng làm nhẹ cơn đói ma túy, phong tỏa tác dụng gây khoái cảm của các chất dạng thuốc phiện do đó làm các triệu chứng của hội chứng cai xảy ra êm đềm hơn, nhẹ nhàng hơn và không thôi thúc tìm ma túy cấp bách ở người nghiện.
Việc điều trị bằng methadon được chia làm 2 giai đoạn:
Điều trị tấn công: liều thường dùng từ 10 – 40 mg/ngày (không quá 120 mg/ngày), kéo dài 3 – 5 ngày, sau đó bắt đầu giảm liều từng đợt, mỗi đợt giảm 5 mg.
Điều trị duy trì: kéo dài từ 9 – 12 tháng, sau đó giảm dần liều rồi ngừng hẳn. Hiện nay, đang dùng thử levomethadyl aceta t (L – a – acetylmethadon) trong cai nghiện heroin vì thuốc có thời gian tác dụng rất dài, 3 ngày mới cần uống 1 lần. – Không dùng thuốc loại.
Điều trị triệu chứng: chống bồn chồn, vật vã bằng benzodiazepin hay thuốc an thần kinh. Chống đau bằng các thuốc giảm đau phi steroid (aspirin, paracetamol). Dùng loperamid (là opioid ít tác dụng trên thần kinh trung ương) để chống tiêu chảy. Chống nôn, chống mất ngủ… .
Điều trị bằng clonidin: tại vùng nhân lục (locus ceruleus) có nhiều nơron của noradrena lin, các nơron này bình thường bị các opioid tác động trên các receptor muy ức chế. Khi cai thuốc, các nơron noradrenalin được thoát ức chế, gây nên các triệu chứng cường giao cảm, vì thế sẽ rất hiệu quả nếu dùng clonidin, thuốc cường a2 adrenergic trước synap, có tác dụng làm giảm tiết noradrenalin. Clonidin thường được dùng 0,1 mg/ lần, mỗi ngày 2 lần (tối đa 0,4 mg/ngày), trong 3- 4 tuần. Ngoài ra có thể dùng các thuốc đối kháng với morphin như naloxon, naltrexon
Các dẫn xuất của morphine :
Dẫn xuất của morphin Một số dẫn xuất của morphin như thebain, dionin, dicodid, eucodal… có tác dụng giảm đau, gây sảng khoái, gây nghiện như morphin. Người nghiện morphin có thể dùng những dẫn xuất này để thay thế. Đặc biệt có heroin gây nghiện mạnh hơn hẳn những dẫn xuất khác nên không dùng làm thuốc. Không cai heroin được.
CÁC OPIATE TỔNG HỢP VÀ BÁN TỔNG HỢP :
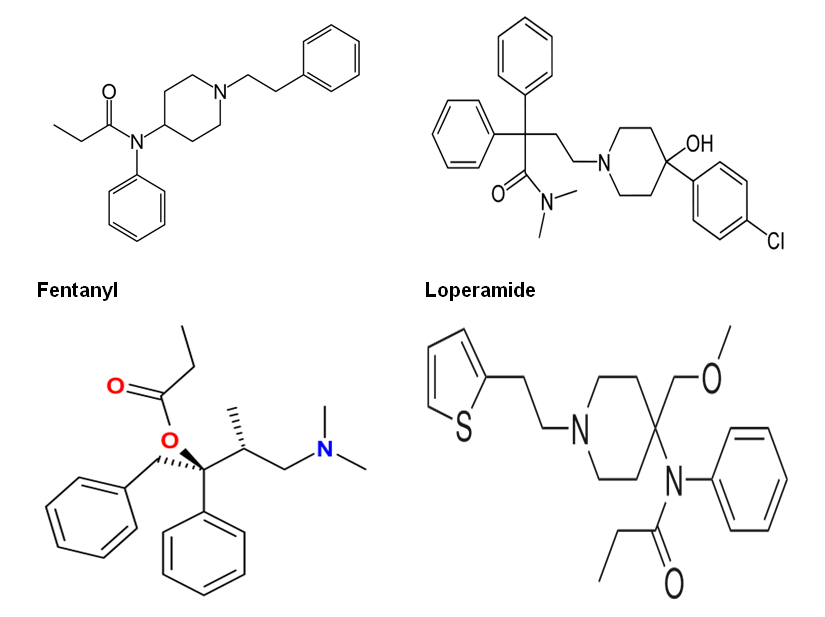
| Dextropropoxyphene | Sufentanyl |
| Hình 2 : Công thức cấu tạo một số opiate tổng hợp | |
Bao gồm nhiều thuốc : pethidine, fentanyl, loperamide ( để chữa ỉa chảy ), methadone, alfentanil, remifentanil, trimeperidine ( biệt dược : promedol ), dextropropoxyphene ( tên khác : propoxyphene ), tramadol, sufentanyl…
Các opiate có tác dụng hỗn hợp : vừa hiệp đồng, vừa đối lập, hoặc hiệp đồng một phần ( agonist – antagonist; partial agonist ) : buprenorphine, nalbuphine, pentazocine…
THUỐC ĐỐI KHÁNG VỚI OPIATE :
Bao gồm : naloxone, naltrexone, levallorphan, cyclazocine, cyprenorphine, nalorphine ( nay không dùng ).
Thay đổi công thức hóa học của morphin, đặc biệt ở vị trí 17 mang nhóm N- methyl, nhóm đặc hiệu kích thích receptor muy, sẽ được các chất đối kháng.
Ví dụ:
Morphin nalorphin
Levorphanol levallorphan
Oxymorphon naloxon, naltrexon
Các chất này đối lập được các tác dụng do morphin gây ra, chủ yếu là những dấu hiệu ức chế như giảm đau, ức chế hô hấp, an thần, sảng khoái. Thời gian tác dụng nói chung ngắn hơn morphin. Nalorphin không được dùng trên lâm sàng vì ức chế hô hấp, làm chậm nhịp tim, co đồng tử, sảng khoái.
Naloxon (nalonee, narcan, narcanti)
Tác dụng
Khác với levallorphan hoặc nalorphin, naloxon ít hoặc không có hoạt tính chủ vận. ở người đã dùng liều lớn opioid, naloxon đối kháng phần lớn những tác dụng không mong muốn của opioid như ức chế hô hấp, an thần, gây ngủ… Khi dùng, naloxon có thể gây ra hội chứng thiếu thuốc sớm ở người nghiện opioid, tuy vậy dùng liều cao sẽ ngăn chặn được triệu chứng suy hô hấp trong hội chứng này.
Dược động học
Mặc dù được hấp thu dễ qua đường tiêu hóa nhưng naloxon bị chuyển hóa ở gan trước khi vào vòng tuần hoàn nên liều uống phải lớn hơn nhiều so với liều tiêm. Thuốc có tác dụng nhanh (1 – 2 phút sau khi tiêm tĩnh mạch) thời gian tác dụng phụ thuộc vào liều và đường dùng.
Sau khi tiêm, naloxon phân bố nhanh vào các mô và dịch cơ thể. Thời gian bán thải là 60- 90 phút.
Tác dụng không mong muốn
Tim mạch: tăng huyết áp (có khi giảm huyết áp), nhịp tim nhanh, loạn nhịp thất.
Thần kinh trung ương: mất ngủ, kích thích, lo âu
Tiêu hóa: buồn nôn, nôn – Nhìn mờ, ban đỏ ngoài da.
áp dụng điều trị
Naloxon được dùng để điều trị ngộ độc cấp các opiat và opioid, cai nghiện opioid Phải hết sức thận trọng khi dùng naloxon cho người có bệnh tim mạch, phụ nữ có thai và cho con bú.
Liều lượng; người lớn: 0,4- 2 mg, tiêm tĩnh mạch, 2 -3 phút tiêm nhắc lại nếu cần. Tổng liều 10 mg. Vì thời gian tác dụng của naloxon rất ngắn (60 – 90 phút) nên cần truyền liên tục naloxon khi bệnh nhân ngộ độc opium nặng.
Naltrexon
Đối kháng với opioid mạnh hơn naloxon, thường dùng đường uống. Nồng độ tối đa trong máu đạt được sau 1- 2 giờ. Thời gian bán thải là 3 giờ. Naltrexon được chuyển hóa thành 6 – naltrexon (có hoạt tính sinh học yếu hơn nhưng thời gian bán thải dài hơn, khoảng 13 giờ).
Naltrexon được dùng để cai nghiện opioid (uống 100 mg / ngày), cai nghiện rợu (phối hợp với disulfiram).
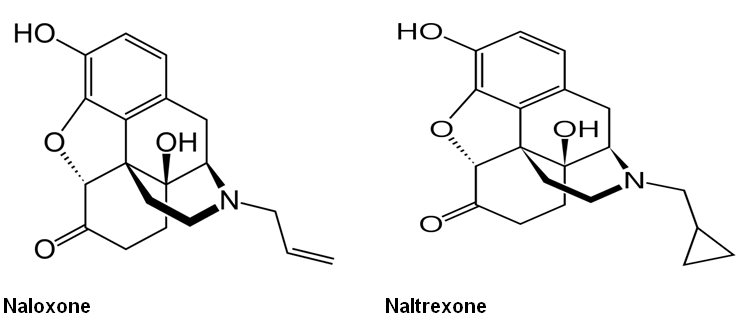
| Hình 3 : Công thức cấu tạo một số thuốc đối kháng opiate |

Để lại một phản hồi