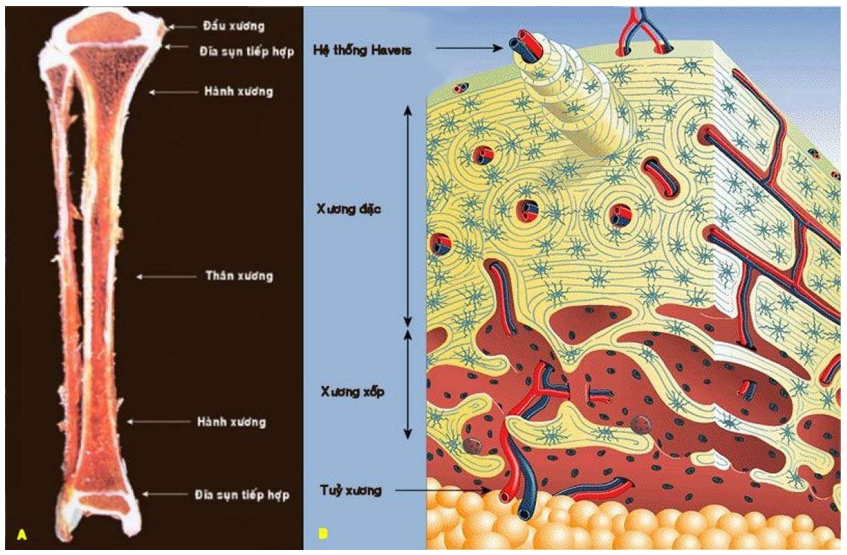
NHẮC LẠI MÔ HỌC:
Bộ xương của người gồm 206 cái, khác nhau về hình dạng và kích thước nhưng có thể gộp thành 2 loại chính: xương ống và xương dẹt. Xương dẹt (xương sọ, xương ức, xương chậu) được hình thành trực tiếp từ trung mô theo kiểu cốt hóa màng (intramembranous ossification) . Xương ống được tạo ra qua trung gian của mô sụn, nhờ vào hoạt động của các trung tâm cốt hóa nguyên phát và thứ phát tương ứng tại phần thân và phần đầu của mô hình sụn, sau đó tiếp tục gia tăng kích thước nhờ vào hoạt động của đĩa sụn tiếp hợp, đây là kiểu cốt hóa trong sụn (endochondral ossification). Về mặt giải phẫu học, xương ống được phân thành các 3 vùng khác nhau tùy theo tương quan với đĩa sụn tiếp hợp (epiphyseal plate): đầu xương, thân xương và hành xương. (Hình 1A)
Trên đại thể, mọi loại xương đều được tạo bởi 2 loại mô xương: mô xương đặc ở bên ngoài và mô xương xốp ở trong; giữa các bè xương xốp là các hốc chứa tủy xương và mỡ. (Hình 1B)

Hình 1: Các phần giải phẫu học của một xương ống (1A), mô xương đặc, xương xốp và tuỷ xương.
Trên vi thể, đơn vị cấu tạo căn bản của xương đặc và xương xốp là các lá xương (lamellae) xếp song song với nhau (Hình 2A, 2B). Ở xương đặc, các lá xương này xếp đồng tâm tạo thành các hệ thống Havers, chạy song song với trục của xương ống.
Lá xương được tạo bởi tế bào xương, vùi trong chất nền xương đã được khoáng hóa. Chất nền xương (bone matrix) khi chưa được khoáng hóa thì được gọi là chất dạng xương (osteoid), cấu tạo chủ yếu bởi các sợi collagen týp I, và có thêm một số protein khác cần thiết cho quá trình khoáng hóa như osteocalcin, osteonectin. Khi đã được khoáng hóa thì thành phần khoáng chất sẽ chiếm 65% khối lượng chất nền xương, chủ yếu là các tinh thể hydroxyapatit calci (Ca10(PO4)6(OH)2 ) và một lượng nhỏ phosphat calci.
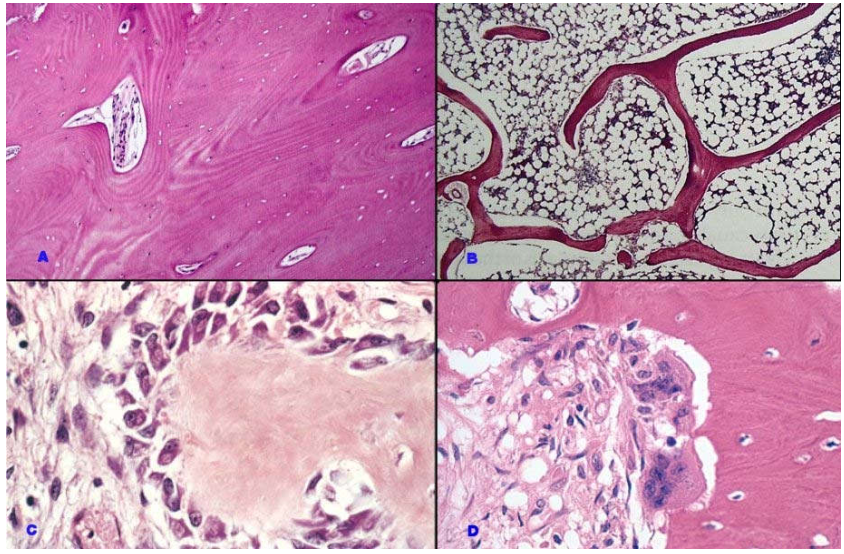
Hình 2: Các lá xương xếp đồng tâm tạo thành hệ Havers của xương đặc (A); các lá xương sếp song song trong các bè xương xốp, ngăn ra các hốc chứa tế bào của tuỷ tạo huyết và mỡ (B); các tạo cốt bào đang hoạt động tạo xương (C); các huỷ cốt bào đang hủy xương (D)
Tế bào xương gồm 4 loại sau:
Tiền tạo cốt bào (osteoprogenitor cells): là các tế bào trung mô nằm gần bè xương, có khả năng biệt hóa thành các tạo cố bào.
Tạo cốt bào (osteoblast): là tế bào tạo xương,có khả năng tổng hợp ra chất nền xương
Cốt bào (osteocytes): nằm trong các hốc của lá xương , không còn hoạt động tạo xương nhưng giữ vài trò quan trọng trong việc điều hòa hàm lượng calci và phosphor huyết tương.
Hủy cốt bào (osteoclast): là tế bào đa nhân (6-12 nhân), xuất nguồn từ tế bào gốc thuộc dòng mônô bào – bạch cầu hạt của tủy tạo huyết, có khả năng sản xuất các enzym tiêu hủy chất nền xương. (Hình 2C, 2D)
Hoạt động của tạo cốt bào và hủy cốt bào luôn được phối hợp nhịp nhàng với nhau: trong giai đoạn xương tăng trưởng, hoạt động tạo xương chiếm ưu thế hơn hoạt động hủy xương; khi cơ thể đã đến tuổi trưởng thành, bộ xương đã tăng trưởng đến cực đại thì 2 hoạt động trên được giữ cho cân bằng, đảm bảo xương luôn được tu sửa và đổi mới hàng năm từ 5-10% khối lượng; từ sau 35 tuổi, khối lượng xương bắt đầu giảm dần do hoạt động hủy xương chiếm ưu thế hơn.
Hoạt động của tạo cốt bào và hủy cốt bào chịu tác động của nhiều yếu tố khác nhau:
Hormôn tuyến cận giáp (parathyroid hormon, PTH) kích thích hủy cốt bào tái hấp thu xương, làm tăng hàm lượng calci huyết.
Vitamin D làm tăng hấp thu calci và phospho tại ruột, thúc đẩy sự khoáng hoá chất dạng xương.
Calcitonin do tế bào cận nang tuyến giáp tiết ra, tác động ngược với PTH, làm ức chế hoạt động của hủy cốt bào.
Trong cơ thể, bộ xương đảm nhiệm các chức năng :
Tạo khung bảo vệ cho não bộ, tủy sống và các cơ quan trong lồng ngực như tim và phổi.
Làm giá đỡ cho các cơ bám vào để thực hiện các cử động của cơ thể.
Chứa tủy xương tạo máu.
Là nơi dự trữ chính calci của cơ thể và một số ion khác như phosphát, natri và magnê.
BỆNH XƯƠNG CHUYỂN HÓA (METABOLIC BONE DISEASES)
Là các bệnh rối loạn chuyển hoá có thể gây ra các tổn thương thứ phát ở xương, bao gồm tình trạng giảm khối lượng xương (do mất cân bằng giữa hoạt động tạo xương và hủy xương) và/hoặc tình trạng giảm khoáng hoá xương. Sau đây là một số bệnh xương chuyển hoá tương đối thường gặp:
BỆNH MỀM XƯƠNG và BỆNH CÒI XƯƠNG (Osteomalacia & Rickets):
Là bệnh xương chuyển hóa được đặc trưng bởi tình trạng khoáng hóa không đầy đủ chất dạng xương. Bệnh xảy ra ở người lớn được gọi là bệnh mềm xương, xương không được khoáng hóa đầy đủ nên dễ gãy. Bệnh xảy ra ở trẻ em được gọi là bệnh còi xương, vì xương còn đang tăng trưởng, sụn tiếp hợp chưa đóng nên bộ xương dễ bị biến dạng.
Nguyên nhân và cơ chế bệnh sinh:
Nguyên nhân gây bệnh thường gặp nhất của bệnh mềm xương và còi xương là tình trạng thiếu hụt vitamin D hoặc rối loạn chuyển hóa vitamin D.
Vitamin D cần thiết cho cơ thể có sẵn trong thức ăn và được hấp thu tại ruột; hoặc được tổng hợp mới từ 7-dehydrocholesterol tại da, dưới tác động của tia cực tím có trong ánh sáng mặt trời. Vitamin D này vẫn còn ở dạng chưa hoạt động (cholecalciferol), sẽ được hydroxyl hóa tại gan thành 25-hydroxycholecalciferol và sau đó lại được hydroxyl hóa lân thứ hai tại thận dưới tác động của hormôn PTH của tuyến cận giáp để trở thành dạng hoạt động (1,25-dihydroxy-cholecalciferol).
Chức năng chính của vitamin D là duy trì sự ổn định hàm lượng calci và phospho trong máu, điều kiện cần thiết cho hoạt động khoáng hóa tại xương, thông qua các tác động tại ruột, xương và thận.
Tại ruột: kích thích sự hấp thu calci và phospho.
Tại xương: phối hợp với PTH của tuyến cận giáp, điều hòa hoạt động của hủy cốt bào và kích thích tạo cốt bào hoạt động gây khoáng hóa chất dạng xương.
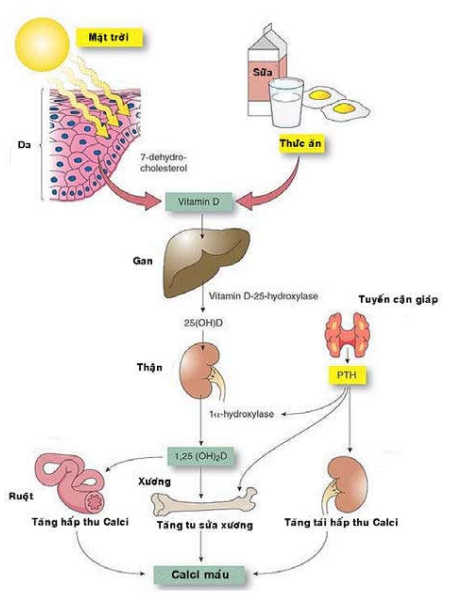
Hình 3: Chuyển hoá vitamin D
Tại thận: kích thích sự tái hấp thu calci tại ống thận xa.
Như vậy tình trạng thiếu hụt vitamin D sẽ xảy ra khi nguồn thực phẩm không cung cấp đủ vitamin D, thiếu tiếp xúc với ánh nắng, kém hấp thu tại ruột do các bệnh lý đường tiêu hóa và gan mật (thí dụ: bệnh celiac, bệnh Crohn, bệnh lý tắc nghẽn đường mật, v.v.), khi có các rối loạn chuyển hóa vitamin D bẩm sinh hoặc mắc phải (thí dụ thiếu hụt bẩm sinh các enzym cần thiết cho quá trình hydroxyl hóa vitamin D tại gan và thận). Sự thiếu hụt vitamin D làm cho xương không được khoáng hóa đầy đủ, trở nên mềm, dễ gãy và có thể bị biến dạng nếu xương còn đang trong giai đoạn tăng trưởng. (Hinh 3)
Hình thái tổn thương:
Trong bệnh mềm xương ở người lớn, chất dạng xương do tạo cốt bào sản xuất không được khoáng hóa đầy đủ nên ứ lại. Mặc dù xương không bị biến dạng nhưng trở nên yếu và dễ gãy. Trên vi thể, các bè xương được phủ bởi một lớp chất dạng xương dày hơn bình thường gấp hàng chục lần (bình thường không dày quá 12mcm), có thể quan sát dễ dàng khi nhuộm đặc biệt. (Hình 4 )
Trong bệnh còi xương ở trẻ em, tổn thương tập trung tại đĩa sụn tiếp hợp. Tại đây, do sụn không được khoáng hóa đầy đủ nên các hủy cốt bào không tiêu hủy được; quá
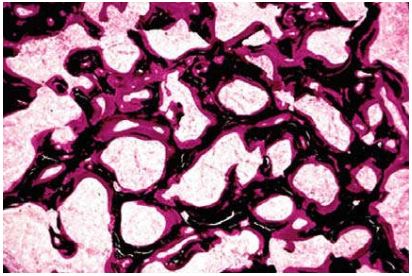
Hình 4: Trong bệnh mềm xương, các bè xương (màu đen) được phủ bởi một lớp dầy chất dạng xương màu đỏ (PP nhuộm von Kassa) trình cốt hóa trong sụn bị đình trệ. Đĩa sụn tiếp hợp phình to do sụn vẫn tiếp tục tăng sinh trong khi xương lại mềm đi vì không được khoáng hóa, kết quả bộ xương của trẻ dễ bị các biến dạng như: hộp sọ dẹt vùng chẩm và nhô vùng trán, lồng ngực chim bồ câu, chuỗi hạt sườn, lưng gù, chân ngắn và cong vòng… Trên vi thể, cấu trúc của đĩa sụn tiếp hợp bị rối loạn với các tế bào sụn phình to, sắp xếp lộn xộn. (Hình 5)

Hình 5: Trẻ còi xương có chân cong vòng (A); Đĩa sụn tiếp hợp phình to và cấu trúc bị rối loạn (B), so sánh với đĩa sụn tiếp hợp bình thường (C).
Liên hệ lâm sàng:
Tùy theo mức độ tiến triển của bệnh mềm xương, bệnh nhân có thể chỉ thấy đau nhẹ trong xương, hoặc đến mức bị tàn phế vì gãy xương (cổ xương đùi, xương sườn, xương đốt sống). Ở trẻ em mắc bệnh còi xương, các biến dạng xương có thể tăng lên khi trẻ đi lại, làm tăng các lực tác động lên bộ xương. Khi bệnh mềm xương và bệnh còi xương chưa có biến chứng, điều trị dễ dàng bằng vitamin D và calci.
BỆNH VIÊM XƯƠNG SỢI HÓA BỌC (osteitis fibrosa cystica)
Là một loại bệnh xương chuyển hóa do tình trạng cường tuyến cận giáp gây ra.
Cơ chế bệnh sinh:
90% trường hợp cường tuyến cận giáp là do có u tuyến lành ở tuyến cận giáp (parathyroid adenoma), 10% trường hợp còn lại là do tăng sản tuyến cận giáp (parathyroid hyperplasia). Sự tăng tiết hormon PTH của tuyến cận giáp sẽ tác động trên:
Xương: kích thích huỷ cốt bào tăng hoạt động hủy xương
Thận: tăng tái hấp thu calci và tăng bài xuất phospho, tăng tổng hợp 1,25-dihydroxy-cholecalciferol
Ruột: tăng hấp thu calci một cách gián tiếp qua trung gian của 1,25-dihydroxy – cholecalciferol.
Kết quả, hoạt động huỷ xương tại xương gia tăng, hàm lượng calci trong máu cao nhưng hàm lượng phospho lại rất thấp.
Hình thái tổn thương:
Vì một lý do chưa rõ, hoạt động hủy xương xảy ra ở mô xương đặc của vỏ xương nhiều hơn tại mô xương xốp. Các huỷ cốt bào ở màng ngoài xương và màng trong xương “gặm vào” các bè xương, phá rộng các ống Havers và ống Volkmann, làm mỏng vỏ xương. Phần tuỷ xương lân cận bị hóa sợi, xuất huyết và thoái hoá bọc, tạo ra một khối mầu nâu giống u nên còn được gọi là “u nâu”. Trên vi thể, có thể thấy hình ảnh các bè xương bị gặm mòn, xung quanh là mô sợi chứa nhiều huỷ cốt bào và đại thực bào ứ đọng hemosiderin. (Hình 6)
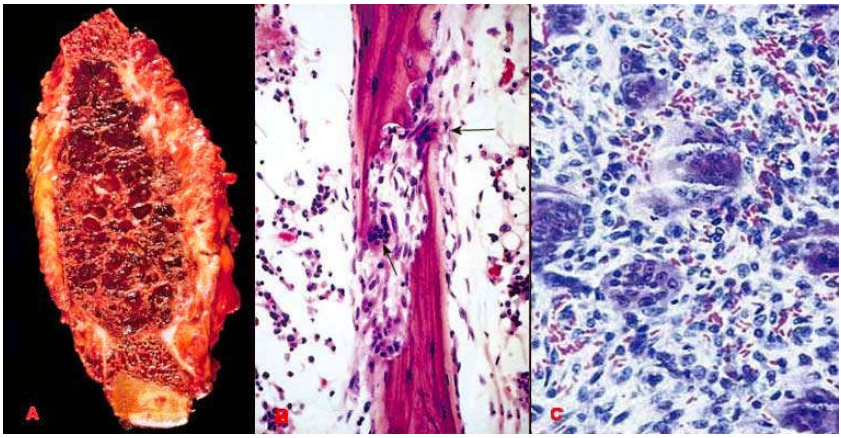
Hinh 6: Tổn thương hoá bọc mầu nâu ở xương sườn, còn gọi là u nâu (A), các huỷ cốt bào gặm vào bè xương đặc (mũi tên, B), tổn thương gồm nhiều huỷ cốt bào, đại thực bào (C).
Liên hệ lâm sàng:
Tình trạng huỷ xương xuất huyết có thể gây đau, xương trở nên yếu và dễ gãy. Điều trị bằng cách cắt bỏ u tuyến cận giáp, hoặc cắt bớt 3 tuyến cận giáp và phân nửa tuyến cận giáp còn lại đối với trường hợp tăng sản tuyến giáp, có thể chữa khỏi các tổn thương xương nói trên.
BỆNH LOÃNG XƯƠNG (osteoporosis):
Là một bệnh xương chuyển hoá rất thường gặp, đặc trưng bởi tình trạng suy giảm khối lượng xương đã được khoáng hoá (mineralized bone); làm tăng nguy cơ gãy xương. Bệnh loãng xương thường xảy ra lan toả trên toàn bộ hệ xương, chỉ một số ít trường hợp mới xảy ra khu trú ở vài xương (thường do không sử dụng, như trường hợp liệt chi).
Đối với kiểu lan toả, phân biệt 2 loại:
Loãng xương nguyên phát, xảy ra ở phụ nữ hậu mãn kinh (týp I) và người già > 70 tuổi (týp II). Nguyên nhân và cơ chế bệnh sinh của loại này chưa hoàn toàn được hiểu rõ.
Loãng xương thứ phát, có nguyên nhân và cơ chế bệnh sinh tương đối rõ rệt như:
Các rối loạn nội tiết: tình trạng cường tuyến cận giáp (do tăng sản hoặc u tuyến cận giáp), cường tuyến giáp sẽ làm tăng hoạt động huỷ xương của huỷ cốt bào.
Các bệnh máu ác tính như bệnh đa u tuỷ, một số bệnh bạch cầu và limphôm cũng làm tăng hoạt động các huỷ cốt bào.
Tình trạng kém hấp thu calci, phospho và vitamin D ở ruột do các bệnh lý đường tiêu hoá và bệnh lý gan.
Biến chứng khi sử dụng một số loại thuốc, đặc biệt là các corticoid.
Do bệnh loãng xương nguyên phát là loại thường gặp nhất nên trên thực tế khi nói tới bệnh loãng xương là có ý nói về loại này. Sau đây là một số đặc điểm của bệnh loãng xương nguyên phát.
Dịch tễ học:
Ở người bình thường, bộ xương tăng trưởng đạt đến khối lượng cực đại trong khoảng tuổi 25-35; sau đó bắt đầu giảm dần theo tuổi tác do hoạt động tạo xương không còn theo kịp hoạt động hủy xương, với tốc độ mất xương trung bình hàng năm vào khoảng 0,7% khối lượng xương. Sự mất xương thường xảy ra ở những vùng chứa nhiều xương xốp như các xương đốt sống và cổ xương đùi, giải thích lý do vì sao các trường hợp gãy xương trong bệnh loãng xương lại hay thấy tại đây. Ở Mỹ, tỉ lệ gãy cổ xương đùi ở người già trong độ tuổi 80 là 15%, đến tuổi 90 là 25%.
Điều hiển nhiên là nếu khối lượng xương cực đại đã đạt được khi trưởng thành càng lớn thì biến chứng gãy xương do loãng xương về sau sẽ càng thấp. Người ta thấy chỉ số cực đại này khác biệt nhau tùy theo giới và chủng tộc: giới nam cao hơn giới nữ, người da đen cao hơn da trắng và da vàng; do vậy, giới nữ có nguy cơ gãy cổ xương đùi cao gấp đôi giới nam.
Ở phụ nữ mãn kinh, tốc độ mất xương còn nhanh hơn nữa, trung bình mỗi năm khoảng 2% khối lượng xương đặc và 9% xương xốp. Do đó, 50% phụ nữ mãn kinh có nguy cơ bị gãy xương so với tỉ lệ 2-3% ở giới nam cùng độ tuổi.
Cơ chế bệnh sinh:
Tuy chưa hoàn toàn sáng tỏ trong bệnh bệnh loãng xương nguyên phát, nhưng có thể do hoạt động tương tác của những yếu tố sau:
Các biển đổi do tuổi: càng lớn tuổi thì hoạt động của tạo cốt bào càng yếu, trong khi đó hoạt động của huỷ cốt bào vẫn như trước.
Sự suy giảm hàm lượng estrogen ổ phụ nữ mãn kinh, sẽ kích thích hoạt động của huỷ cốt bào qua trung gian interleukin 1 và TNF.
Sự suy giảm tự nhiên các hoạt động thể lực ở người già, sẽ hạn chế hoạt động tu sửa xương, dẫn đến tăng mất xương.
Chế độ ăn không cung cấp đủ calci, phospho, vitamin D.
Hình thái tổn thương:
Tổn thương của bệnh loãng xương xảy ra trên toàn thể bộ xương, nhưng được thấy rõ nhất ở nhưng nơi chứa nhiều xương xốp như xương đốt sống, cổ xương đùi và đầu dưới xương quay. Các đốt sống bị gãy, biến dạng, hoặc xẹp xuống. Trên vi thể, các bè xương của vùng xương xốp bị mỏng đi, phân bố thưa thớt, rời rạc. Vỏ xương đặc cũng không còn dầy như trước. (Hình 7)
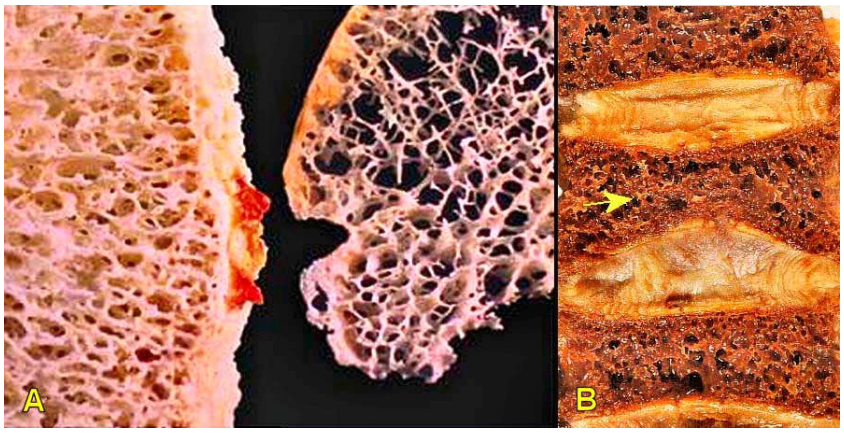
Hình 7: So sánh 2 lát cắt ngang đầu xương đùi có cùng độ dầy, bên trái là của người bình thường, bên phải là của bệnh nhân loãng xương (A). Đốt sống bụng ở giữa bị ép xẹp xuống do bệnh loãng xương (B).
Liên hệ lâm sàng:
Bệnh loãng xương làm xương dễ gãy; nhất là các xương phải chịu lực nhiều như cổ xương đùi, đầu dưới xương quay, xương sống. Gãy lún đốt sống có thể chỉ gây đau hoặc đưa đến gù vẹo cột sống. Gãy cổ xương đùi là một trong những nguyên nhân hàng đầu gây tàn tật và tử vong ở người già.
Bệnh loãng xương thường không biểu hiện triệu chứng trong nhiều năm cho đến khi biến chứng gãy xương xuất hiện; vì vậy cần phải tìm cách phát hiện bệnh sớm. Chụp X- quang thường qui không giúp ích nhiều vì chỉ phát hiện bệnh khi bộ xương đã mất đến 30-40% khối lượng. Hiện nay, có những phương tiện hiện đại hơn giúp đánh giá bệnh loãng xương, chẳng hạn như kỹ thuật đo mật độ xương bằng tia X kép (DXA scan – dual energy X-ray absorptiometry).
Để dự phòng bệnh loãng xương ở người già, cần cho bổ sung Calci, vitamin D và khuyến khích các hoạt động thể lực. Ở phụ nữ mãn kinh, có thể điều trị với estrogen nhưng phải cân nhắc về nguy cơ ung thư vú và ung thư tuyến nội mạc tử cung do việc dùng thuốc.
GÃY XƯƠNG (FRACTURES):
Là tổn thương xương rất thường gặp. Tùy theo cường độ và hướng của lực tác động, xương có thể gãy theo nhiều kiểu khác nhau: gãy hoàn toàn, gãy cành tươi, gãy vụn, gãy di lệch, gãy kín, gãy hở… Trong một số trường hợp, xương gãy tự phát do có sẵn bệnh lý (như bệnh mềm xương, di căn xương, v.v.), được gọi là gãy xương bệnh lý.
Xương gãy có một khả năng độc đáo là có thể tự sửa chữa, miễn là 2 đầu xương gãy phải được nắn thẳng trục và cố định tốt.
Hình thái tổn thương:
Ngay sau khi xương gãy, một khối máu tụ được hình thái nhanh chóng do các mạch máu tại đây bị đứt vỡ (Hình 8A). Mạng lưới fibrin của khối máu tụ được dùng làm giá đỡ cho các bạch cầu, nguyên bào sợi và mạch máu tân sinh tiến vào. Đến cuối tuần lễ thứ nhất sau gãy xương, khối máu tụ đã được tổ chức hoá thành mô hạt viêm bao quanh 2 đầu xương gãy, gọi là can sợi hoặc tiền can xương (procallus). (Hình 8B)
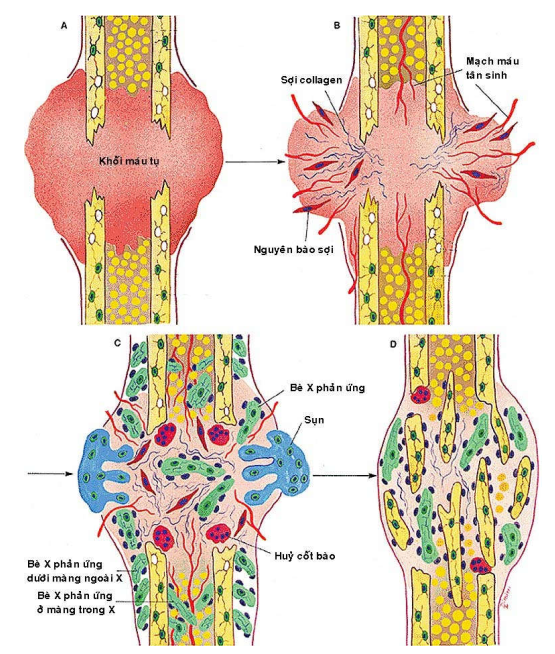
Hình 8: Quá trình tạo can xương
Sang tuần thứ 2 và 3, dưới tác động của các yếu tố tăng trưởng do tế bào viêm tiết ra như PDGF, TGF bêta, FGF; các tiền tạo cốt bào tại màng ngoài xương và màng trong xương sẽ biệt hoá thành tạo cốt bào, sản xuất ra các bè xương phản ứng. Các bè xương này được phân bố thẳng góc với trục của xương gãy. Các tế bào trung mô có trong mô mềm xung quanh cũng sẽ biệt thành các nguyên bào sụn, sản xuất các đám sụn sợi và sụn trong bao quanh ổ gãy. Mô sụn này được dùng làm giá đỡ cho hoạt động cốt hoá trong sụn, tương tự như ở đĩa sụn tiếp hợp. Kết quả can sợi hoá thành can xương (callus) chắc chắn hơn, nối 2 đầu xương gãy lại với nhau. (Hình 8C)
Từ tuần thứ 4 cho đến nhiều tháng sau đó, các tạo cố bào và huỷ cốt bào sẽ phối hợp hoạt động để tu sửa can xương, phục hồi ống tủy và tái tạo hình dáng ban đầu của xương gãy. (Hình 8D)
Khi xương gãy đã lành hoàn toàn, có khi không nhận ra được vùng gãy trước đây (Hình 9). Tuy nhiên, có những trường hợp xương gãy bị di lệch nhiều, không được nắn chỉnh và cố định tốt, hoặc do bị nhiễm trùng như trong trường hợp gãy hở; can sợi không thể hoá thành can xương được và có khi bị thoái hoá bọc ở giữa, tạo thành khớp giả.
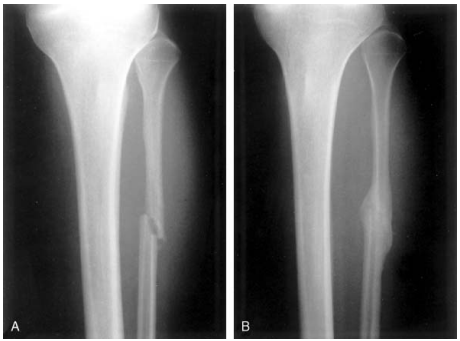
Hình 9: Xương mác vừa bị gãy hoàn toàn (A); can xương thấy rõ 6 tuần sau đó(B)
VIÊM XƯƠNG TỦY XƯƠNG (OSTEOMYELITIS)
Là tình trạng viêm xương và tuỷ xương gây ra bởi các vi sinh vật như virút, ký sinh trùng, nấm mốc và vi khuẩn. Hai loại thường gặp nhất là viêm xương tủy xương hoá mủ và viêm lao xương tuỷ xương.
VIÊM XƯƠNG TUỶ XƯƠNG SINH MỦ (pyogenic osteomyelitis)
Trong hầu hết các trường hợp, vi khuẩn từ 1 ổ nhiễm khuẩn ban đầu – có khi rất nhẹ như mụn mủ ngoài da hoặc viêm nướu răng – theo đường máu đến xương. Một ít trường hợp khác, vi khuẩn lan đến xương từ 1 ổ nhiễm khuẩn lân cận như viêm phần mềm quanh xương, hoặc được cấy ghép trực tiếp vào xương như trong gãy xương hở.
90% viêm xương tuỷ xương sinh mủ là do Staphylococcus aureus; số còn lại do các vi khuẩn gram âm như Escherichia coli, Klebsiella, Hemophilus, Salmonella, Pseudomonas, v.v.
Viêm xương tuỷ xương sinh mủ thường xảy ra ở trẻ em từ 5-15 tuổi, giới nam nhiều hơn giới nữ. Vị trí của ổ viêm thường ở vùng đầu xương và hành xương của các xương dài như xương đùi, xương chày, xương cánh tay và xương quay.
Hình thái tổn thương:
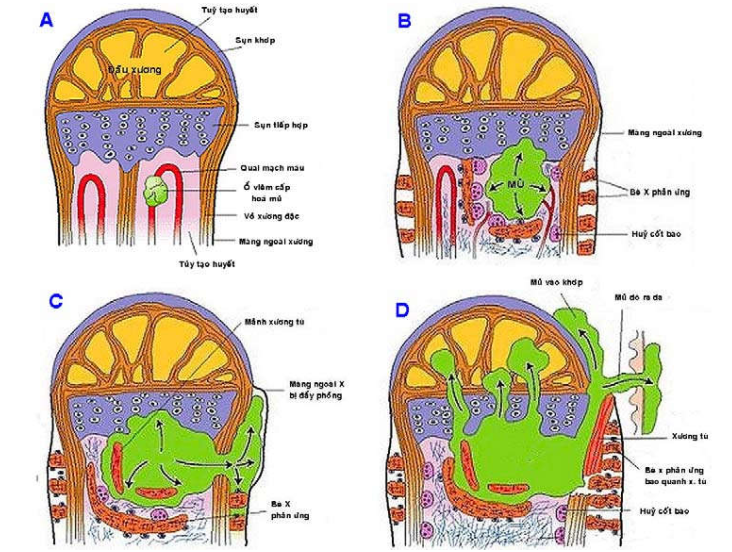
Hình 10: Cơ chế hình thành tổn thương viêm xương tủy xương sinh mủ
Vi khuẩn đến được vùng hành xương sẽ tạo ra 1 ổ viêm cấp tính (Hình 10A). Độc tố vi khuẩn cùng với các enzym phóng thích từ tế bào viêm làm các bè xương xốp bị hoại tử hoá mủ (Hình 10B). Vi khuẩn và tế bào viêm có thể lan xuống thân xương, luồn theo hệ thống ống Havers thấm ra ngoài, tạo thành ổ áp xe ngay đưới màng ngoài xương (Hình 10B). Ổ áp xe này gây cản trở sự cung cấp máu nuôi cho vùng xương bị tổn thương, có thể khiến cho nguyên 1 đoạn xương bị hoại tử. Do đoạn xương chết này bị vùi trong đám mủ nên còn được gọi là xương tù (sequestrum) (Hình 10C). Khi màng ngoài xương bị nứt vỡ, mủ thoát ra tạo thành ổ áp xe phần mềm. Sau cùng, mủ có thể chảy ra ngoài qua một lỗ dò trên da, kéo theo các mảnh vụn xương tù (Hình 10D). Đáng sợ nhất là khi ổ viêm lan rộng qua đầu xương đến khớp, gây ra viêm khớp mủ. Mặt sụn khớp có thể bị phá hủy hoàn toàn, để lại di chứng tàn phế vĩnh viễn. Sau 1 tuần, tại ổ viêm có sự thấm nhập ngày càng nhiều các tế bào viêm mãn tính, mô sợi tăng sinh, các tạo cốt bào và huỷ cốt bào tăng hoạt động. Tạo cốt bào tạo ra các bè xương phản ứng ở dưới màng ngoài xương, bao quanh các mảnh xương chết. (Hình 11)
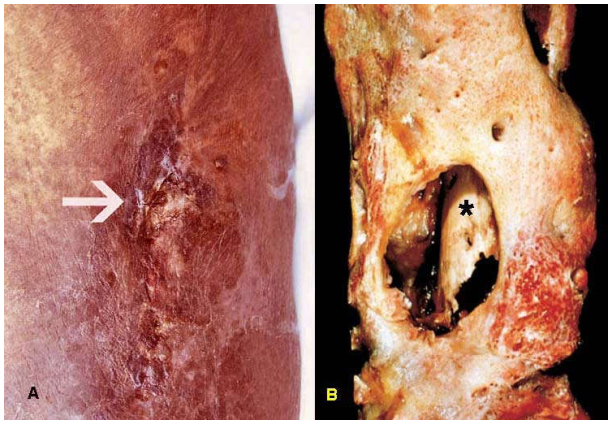
Hình 11: A. Lỗ dò mủ ra da (mũi tên); B. Mảnh xương tù (*), nằm giữa đường dò mủ.
Liên hệ lâm sàng:
Bệnh nhân có triệu chứng sốt cao, ớn lạnh, đau chói tại vùng xương bị viêm. Bệnh có thể chữa khỏi nếu điều trị kịp thời bằng kháng sinh thích hợp, kết hợp với rạch thoát lưu mủ. Có từ 5-25% trường hợp không đáp ứng điều trị, chuyển sang viêm xương tuỷ xương mãn tính. Đối với những trường hợp này, ngoài kháng sinh, còn phải phẫu thuật nạo vét ổ viêm để loại bỏ toàn bộ các mảnh xương chết.
VIÊM LAO XƯƠNG TUỶ XƯƠNG
Việt nam thuộc nhóm nước đang phát triển, điều kiện kinh tế – xã hội còn nhiều khó khăn, do vậy bệnh lao vẫn còn khá phổ biến, đặc biệt ở nhóm bệnh nhân nhiễm HIV. Ước lượng có khoảng 1-3% bệnh nhân lao phổi hoặc lao ngoài phổi có kèm nhiễm khuẩn xương. Vi khuẩn lao đến xương chủ yếu bằng đường máu, một ít trường hợp có thể theo đường bạch huyết hoặc phát tán trực tiếp từ 1 ổ viêm lao gần xương.
Viêm xương tủy xương do lao xảy ra ở thanh thiếu niên nhiều hơn người lớn; vị trí tổn thương thường gặp nhất là ở các đốt sống ngực và bụng, một số trường hợp ở xương đùi.
Tại cột sống, phản ứng viêm lao gây hoại tử mạnh các bè xương xốp của thân đốt sống, dẫn đến lún xẹp đốt sống khiến bệnh nhân bị gù vẹo. Đĩa đệm có thể bị đẩy ra sau, chèn ép lên rễ thần kinh và tuỷ sống, gây đau và yếu liệt chi. Chất hoại tử bã đậu có thể thoát ra trước cột sống tạo thành áp xe lạnh vùng cơ thăn lưng, chui xuống dưới và dò ra da vùng bẹn đùi. Hình ảnh vi thể của viêm xương tuỷ xương do lao cũng tương tự viêm lao ở nơi khác, gồm các nang lao bã đậu hóa, xen lẫn với các mảnh xương chết. (Hình 12)
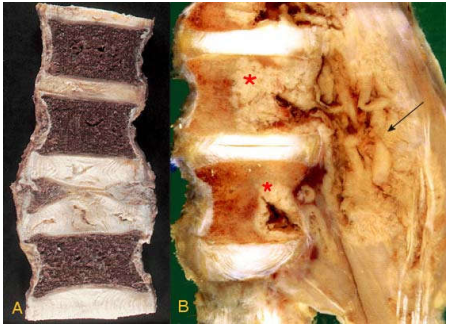
Hình 12: Đốt sống bị lún xẹp (A); Tổn thương viêm lao ở 2 thân đốt sống (*) và áp xe lạnh cơ thăn lưng (mũi tên) (B)
U XƯƠNG
U xương tương đối ít gặp, chỉ chiếm khoảng 0,2% tổng số các u bướu ở người. Đại đa số u xương là những trường hợp xảy ra tự phát (de novo), không có nguyên nhân rõ rệt. U xương có thể xuất phát từ bất kỳ thành phần tế bào nào có trong xương. Vì vậy, ngoài các u xương và u sụn, còn có thể gặp nhiều loại u khác như u sợi, u cơ, u mỡ, u máu, limphôm, u vỏ bao thần kinh, v.v.
Theo phân loại của Tổ chức Y tế Thế giới, u xuơng được chia thành 2 loại, u xương lành tính và u xương ác tính, với tỉ lệ u lành vượt trội u ác (Tỉ lệ lành/ ác = 100/1). Một vài loại u xương nói chung là lành tính nhưng vẫn có 1 tỉ lệ nhỏ xâm nhập tại chỗ hoặc cho di căn xa; chúng được xếp vào nhóm u giáp biên ác. Ghi nhận ung thư tại BV. Ung bướu Tp. Hồ Chí Minh (2008) cho thấy u ác tính của xương chỉ chiếm 0,7% các loại ung thư.
Một điểm đáng chú ý là nhiều u loại xương khác nhau có thể cho hình ảnh vi thể gần giống; để tránh sai lầm trong chẩn đoán, cần phải nắm rõ các thông số dưới đây với những lý do sau:
Tuổi bệnh nhân: có ý nghĩa trong chẩn đoán, vì có loại u xương hầu như chỉ gặp ở trẻ em mà không thấy ở người lớn, và ngược lại.
Loại xương bị u: mỗi loại u xương có khuynh hướng xảy ra ở một số loại xương nhất định
Vị trí u trên xương: mỗi loại u thường xuất hiện ở một vùng nhất định của xương như đầu xương, hành xương hoặc thân xương.
X quang: một số loại u xương có hình ảnh X-quang khá đặc hiệu cho phép định hướng ngay chẩn đoán.
Sau đây là một số loại u xương thường gặp:
U xương lành tính nguyên phát
U xương dạng xương (osteoid osteoma):
U thường xảy ra ở người trẻ từ 10-30 tuổi, giới nam nhiều hơn giới nữ với tỉ lệ 2/1.
U có thể xảy ra ở mọi xương nhưng thường gặp nhất là ở vùng hành xương của các xương dài như xương đùi, xương chày, xương cánh tay.
Trên x-quang, u có hình ảnh một ổ cản quang kém, giới hạn khá rõ do được bao quanh bởi một viền mô xương phản ứng cản quang mạnh.
Hình thái tổn thương:
U nằm trong vỏ xương đặc, hình tròn, giới hạn rõ, màu đỏ, đường kính từ 1-1,5 cm (Hình 13 A,B). Trên vi thể, u tạo bởi các bè chất dạng xương và bè xương mỏng do các tạo cốt bào sản xuất; giữa các bè là một mô liên kết giàu mạch máu. (Hình 13 C,D)
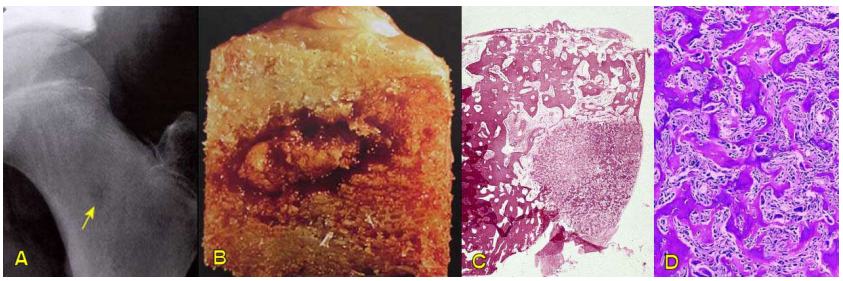
Hình 13: U là 1 ổ cản quang kém (A); đại thể của u xương dạng xương B); u có viền xương phản ứng bao quanh (C); Các bè chất dạng xương và xương trong u (D).
Liên hệ lâm sàng:
Đau là triệu chứng nổi bật của u xương dạng xương, đau tăng về đêm và biến mất ngay sau khi u được phẫu thuật nạo bỏ.
U sụn lành tính (chondroma)
Là một loại u xương lành tính thường gặp (chiếm tỉ lệ 10-25% các u xương lành), xảy ra trong độ tuổi 10-40. U thường xảy ra ở các xương ống nhỏ của bàn tay và bàn chân; u xuất phát từ mô xương xốp ở phía trong vùng thân xương.
Trên X-quang, u cản quang kém, giới hạn rõ, chứa nhiều đốm calci phân bố rải rác. U làm thân xương phình to, vỏ xương mỏng đi.
Hình thái tổn thương:
U có giới hạn rõ, đường kính thường không quá 3 cm. U màu xám xanh, có vẻ hơi trong. Mật độ chắc, không có vùng thoái hóa niêm. Trên vi thể, u cấu tạo bởi các đám sụn trong; chứa các tế bào sụn có kích thước đồng đều, nhân nhỏ, nằm trong các ổ sụn. Chất nền sụn có thể ngấm vôi, tạo ra hình ảnh các đám calci thấy được trên X-quang. (Hình 14)
Liên hệ lâm sàng:
U gây sưng đau, có thể dẫn đến gãy xương bệnh lý khi vỏ xương quá mỏng. Bệnh khỏi hẳn sau điều trị bằng phẫu thuật.
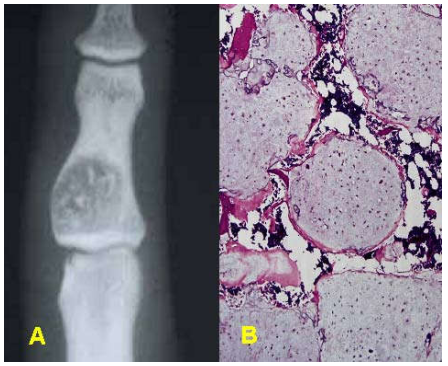
Hình 14 : U cản quang ít, có nhiều đốm calci rải rác (A); Trên vi thể, u tạo bởi các đám sụn trong (B)
U xương ác tính nguyên phát
Sarcôm xương (osteosarcoma):
Nếu không tính đến u tuỷ tương bào (plasma cell myeloma), một loại u xương xuất phát từ tuỷ tạo huyết; thì sarcôm xương là loại u ác tính nguyên phát thường gặp nhất, chiếm tỉ lệ 35% các u xương ác tính.
Sarcôm xương thường xảy ra ở người trẻ, từ 10-25 tuổi; giới nam nhiều hơn giới nữ với tỉ lệ 3/2. U thường xuất hiện ở vùng hành xương của các xương dài như đầu dưới xương đùi, đầu trên xương chày và đầu trên xương cánh tay ( gọi là có vị trí gần gối xa khuỷu).
Sarcôm xương xuất phát từ các tiền tạo cốt bào nằm trong xoang tủy. U phát triển nhanh, xâm nhập và phá hủy vỏ xương đặc. Các tạo cốt bào ở dưới màng ngoài xương bị kích thích, tạo ra các bè xương phản ứng, đẩy phồng màng ngoài xương. Khi màng ngoài xương bị phá vỡ, u xâm nhập vào mô mềm xung quanh, kích thích sự tạo ra các bè xương phản ứng xếp thẳng góc với bề mặt xương. Vì bệnh nhân thường trẻ tuổi, sụn tiếp hợp chưa đóng sẽ giữ vai trò của một hàng rào ngăn chặn, nên ít thấy u xâm nhập vào đầu xương.
Trên X-quang, sarcôm xương có hình ảnh hỗn hợp vừa hủy xương vừa tạo xương. Sự hình thành các bè xương phản ứng dưới màng ngoài xương và trong mô mềm cho hình ảnh tam giác Codman và tia lóe mặt trời. (Hình 15)
Hình thái tổn thương:
Đại thể:
Sarcôm xương có kích thước lớn, đường kính từ 5-10 cm. U nằm ở vùng hành xương, thường đã phá vỡ vỏ xương đặc và xâm nhập vào mô mềm xung quanh. U màu xám nâu, mật độ có chỗ mềm bở, chỗ cứng chắc. Mặt cắt đa dạng, có những vùng xuất huyết, hoại tử, thoái hóa bọc.
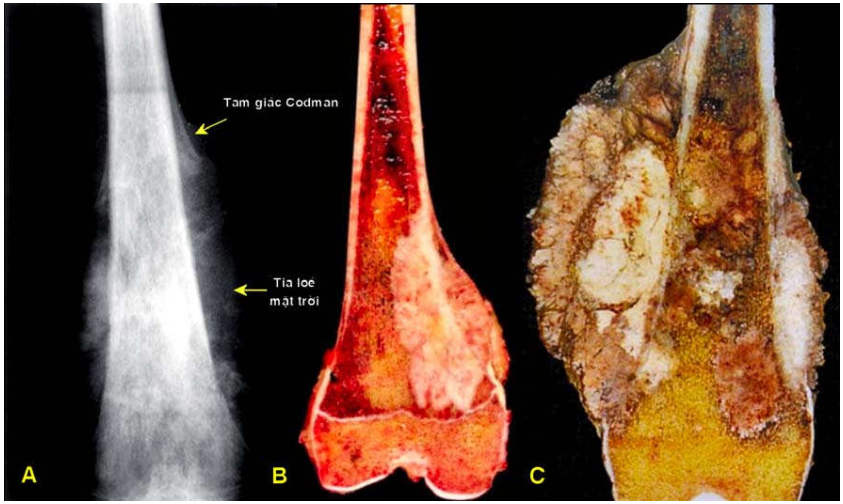
Hình 15: Hình ảnh huỷ xương – tạo xương, tam giác Codman và tia loé mặt trời của sarcôm xương ở vùng hành xương đầu dưới xương đùi trên X quang (A); đại thể cho thấy sarcôm xương bị chặn lại bởi sụn tiếp hợp (B); Sarcôm xương đã xâm nhập ra mô mềm (C).
Vi thể:
U cấu tạo bởi các tế bào kích thước đa dạng, hình tròn, bầu dục hoặc hình thoi; nhân tế bào lớn, dị dạng, hạch nhân rõ; có thể thấy nhiều đại bào nhiều nhân. Tỉ lệ phân bào cao, nhiều phân bào bất thường. Các tế bào u sản xuất trực tiếp các bè chất dạng xương, đan kết thành mạng lưới, bao quanh các mảnh xương chết. Các bè chất dạng xương này chưa được khoáng hóa hoặc đã khoáng hóa một phần. Trong một số trường hợp, tế bào u có thể sản xuất mô sụn và mô sợi (do đó có tác giả phân biệt 3 dạng vi thể của sarcôm xương là sarcôm xương tạo xương, sarcôm xương tạo sụn và sarcôm xương tạo sợi; tuy nhiên sự phân biệt này không quan trọng lắm vì không có ý nghĩa về mặt tiên lượng). Cũng cần phân biệt các bè chất dạng xương nói trên với các bè xương phản ứng, do các tạo cốt bào bình thường ở màng ngoài xương và trong mô mềm tạo ra. (Hình 16)
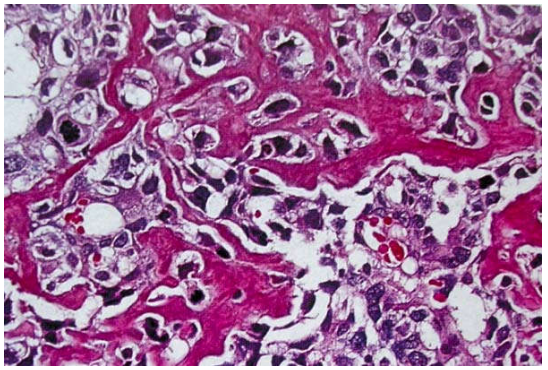
Hình 16: Tế bào dị dạng, tỉ lệ phân bàp cao, trực tiếp sản xuất các bè chất dạng xương, đan kết thành mạng lưới.
Liên hệ lâm sàng:
Sarcôm xương phát triển nhanh gây sưng, đau; có thể dẫn đến gãy xương bệnh lý trong 5-10% các trường hợp. U hiếm khi di căn hạch nhưng sớm cho di căn theo đường máu đến phổi, màng phổi và các xương khác (20% bệnh nhân đã có di căn phổi vào thời điểm chẩn đoán). Sarcôm xương là loại ung thư có độ ác tính cao và tiên lượng xấu; trước đây, tỉ lệ sống 5 năm sau phẫu thuật chỉ đạt 20%; hiện nay đã tăng đến 60% nhờ phối hợp với hóa trị trước và sau mổ.
Sarcôm sụn (chondrosarcoma)
Là u xương ác tính nguyên phát xếp hàng thứ hai sau sarcôm xương, chiếm tỉ lệ 35% các u xương ác tính. Sarcôm sụn thường xảy ra ở người lớn, từ 30-60 tuổi; giới nam nhiều hơn giới nữ với tỉ lệ 3/1.
U thường gặp ở xương chậu, xương đùi, xương cánh tay và xương sườn; hiếm thấy ở các xương bàn tay và bàn chân. Đối với các xương dài, u cũng u xuất phát từ mô xương xốp ở phía trong vùng thân xương, tương tự u sụn lành tính. Trên X-quang, u có hình ảnh hủy xương với các đốm vôi hóa rải rác, thân xương phình to; vỏ xương đặc dầy lên với mặt trong bị gặm nham nhở, nhưng không có phản ứng màng ngoái xương. (Hình 17A)
Hình thái tổn thương:
Đại thể: u có kích thước lớn, đường kính từ 5-10cm, giới hạn không rõ, màu xám xanh; mật độ không đều, có chỗ mềm bở, chỗ cứng chắc. Mặt cắt đa dạng với những vùng xuất huyết, hoại tử, thoái hóa niêm và thoái hóa bọc. (Hình 17B)
Vi thể: u cấu tạo bởi các đám sụn rất giàu tế bào. Các tế bào sụn ác tính nằm trong các ổ sụn có hình dạng và kích thước khác nhau, nhân lớn, tăng sắc; tỉ lệ phân bào tăng. Tùy theo mật độ tế bào, mức độ dị dạng tế bào và chỉ số phân bào, u được xếp độ mô học thành sarcôm sụn grad 1, 2 và 3 (Hình 17 C, D). Trong u, có thể thấy những vùng hoại tử, thoái hóa niêm và thoái hóa bọc. Giữa các đám sụn ở ngoại vi của u, có thể thấy các bè xương, bằng chứng của hiện tượng xâm nhập tế bào u vào mô xương lành và khoang tủy.
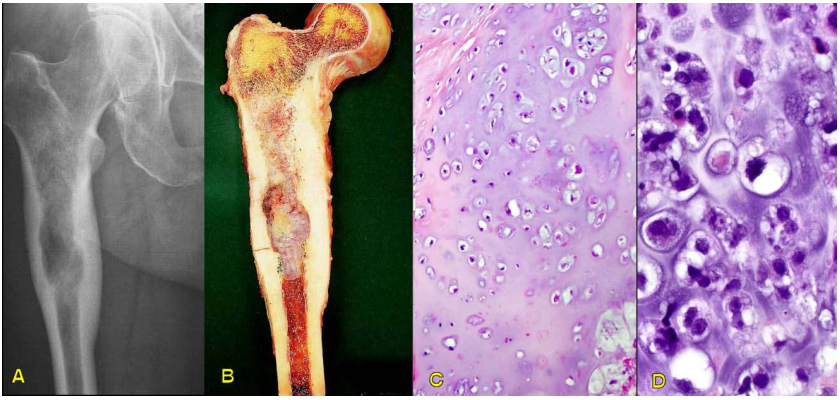
Hình 17 :X-quang sarcôm sụn, vùng hủy xương, thân xương phình to, dày vỏ xương đặc (A); Hình ảnh đại thể (B); Vi thể sarcôm sụn grad 1 (C) và grad 3 (D)
Liên hệ lâm sàng:
Sarcôm xương sụn phát triển chậm hơn so với sarcôm xương, gây sưng đau. U hầu như không cho di căn hạch nhưng thường cho di căn theo đường máu đến phổi. Điều trị bằng phẫu thuật, có thể phối hợp thêm với hóa trị. Tiên lượng sống thêm 5 năm là 80% đối với sarcôm sụn grad 1, nhưng chỉ còn 40% đối với sarcôm sụn grad 3.
U xương giáp biên ác
U đại bào xương (giant cell tumor):
U thường xảy ra trong độ tuổi 20-40, giới nam hơi ít hơn giới nữ với tỉ lệ 4/5. U thường xuất hiện ở phần đầu các xương dài như đầu dưới xương đùi, đầu trên xương chày, đầu trên xương cánh tay (cũng là vị trí gần gối xa khuỷu như sarcôm xương). Trên X-quang, u có hình ảnh hủy xương, giới hạn khá rõ do có phản ứng mô xương phản ứng bao quanh. U làm đầu xương phình to và mỏng vỏ xương. U có thể lan rộng vào khớp nhưng hiếm khi đi xuống vùng hành xương và thân xương. (Hình 18 A)
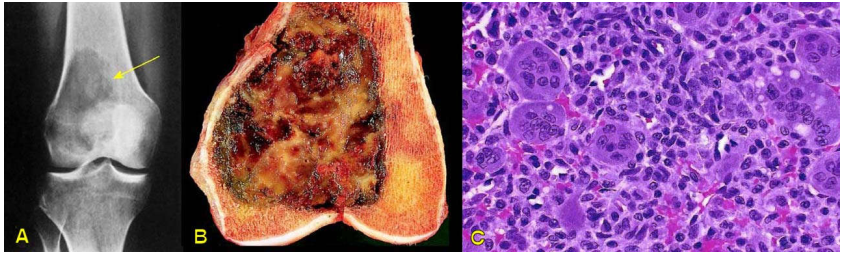
Hình 18: Hình ảnh X-quang (A) và đại thể của u đại bào xương (B); tế bào u đơn nhân và đại bào trong u đại bào xương (C).
Hình thái tổn thương:
Đại thể: U có kích thước thay đổi, có thể lớn trên 10cm. U có mầu nâu đỏ, mật độ mềm, mặt cắt đa dạng, với những vùng hóa sợi, hoại tử và xuất huyết. (Hình 18B)
Vi thể: U cấu tạo bởi 2 loại tế bào trộn lẫn với nhau, tế bào đơn nhân và đại bào nhiều nhân giống hủy cốt bào (vì vậy trước đây, u này được đặt tên là u hủy cốt bào – osteoclastoma). Các nghiên cứu gần đây đã chứng minh rằng chính các tế bào đơn nhân mới là tế bào u, xuất phát từ các tế bào trung mô nguyên thủy; hoạt động của các tế bào này mới kích thích sự hình thành và biệt hóa các hủy cốt bào từ tế bào tiền thân của chúng. (hình 18C)
Liên hệ lâm sàng:
U gây sưng đau, dẫn đến gãy xương bệnh lý trong 5-10% trường hợp. Điều trị bằng phẫu thuật. U đại bào xương được xếp vào loại giáp biên ác vì tuy đại đa số trường hợp có diễn tiến lành tính, vẫn có khoảng 25% tái phát tại chỗ sau mổ và 4% cho di căn theo đường máu đến phổi.
U xương thứ phát do di căn
Có xuất độ cao hơn u xương nguyên phát. Hơn 80% di căn xương xuất phát từ ung thư nguyên phát ở vú, phổi, tuyến tiền liệt, tuyến giáp và thận. Di căn xương có thể xảy ra ở nhiều xương cùng lúc, trong đó xương sống là nơi bị di căn thường gặp nhất. Ở xương dài, ổ di căn thường thấy ở vùng hành xương.
Trên X-quang, di căn xương thường có hình ảnh hủy xương (75%), một số cho hình ảnh tạo xương (15%) hoặc phối hợp vừa hủy xương vừa tạo xương (10%).
Đáng chú ý là không phải tế bào u di căn đến xương trực tiếp gây hủy xương hoặc tạo xương; nhưng bằng cách sản xuất các chất trung gian hoá học tác động lên hoạt động của các huỷ cốt bào và tạo cốt bào tại chỗ. (Hình 19)
Trên lâm sàng, các ổ di căn xương thuờng gây đau, có thể làm gãy xương nếu xương bị hủy quá nhiều. Điều trị bằng tia xạ với mục đích giảm đau.
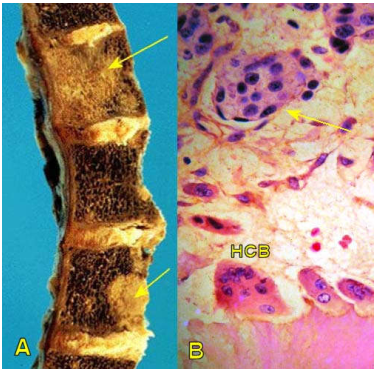
Hình 19: Các ổ di căn ở xương sống (mũi tên A); vi thể của carcinôm tuyến vú, các tế bào ung thư (mũi tên), kích thích huỷ cốt bào (HCB) phá hủy xương (B).
Để lại một phản hồi