
1. Đại cương
1.1. Định nghĩa
Tiêu chảy là đi ngoài phân lỏng hoặc toé nước trên 3 lần trong 24 giờ.
– Nếu ỉa chảy không quá 14 ngày gọi là tiêu chảy cấp.
– Nếu ỉa chảy trên 14 ngày gọi là tiêu chảy kéo dài.
– Tiêu chảy mãn là tiêu chảy mà nguyên nhân của nó là do rối loạn về cấu trúc hay hê thống men của ống tiêu hoá và thường là các bệnh bẩm sinh hoặc di truyền.
Đợt tiêu chảy là thời gian kể từ ngày đầu tiên bị tiêu chảy tới ngày mà sau đó hai ngày liền phân của trẻ bình thường.
Ví dụ: một trẻ ỉa chảy 3 ngày liền, ngày thứ 4 trẻ không ỉa, rồi sau đó lại ỉa chảy trong 3 ngày nữa, sang ngày thứ 8 và ngày thứ 9 trẻ ỉa bình thường, như vây đợt tiêu chảy của trẻ là 7 ngày (3 + 1 + 3 = 7). Nếu ngày thứ 10 trẻ ỉa phân lỏng 4 lần là trẻ lại bắt đầu một đợt tiêu chảy mới.
https://www.youtube.com/watch?v=vqZ190quF20
1.2. Nguyên nhân
1.2.1. Tác nhân gây bệnh
– Virus:
Virus là nguyên nhân chủ yếu gây bệnh tiêu chảy cho trẻ em. Những loại virus gây tiêu chảy là Rotavirus, Adenovirus, Norwalk virus, trong đó Rotavirus là tác nhân chính gây bệnh tiêu chảy cho trẻ em dưới 2 tuổi. Ước tính có đến 1/3 số trẻ em dưới 2 tuổi có ít nhất bị một đợt tiêu chảy do Rotavirus. Virus xâm nhâp vào trong liên bào ruột non, không ngừng nhân lên, phá huỷ cấu trúc liên bào, làm giảm nhung mao ruột, gây rối loạn men tiêu hoá đường Lactose của sữa mẹ, làm tăng xuất tiết nước và điên giải vào trong lòng ruột.
– Vi khuẩn:
Nhiều loại vi khuẩn có thể gây bệnh tiêu chảy cho trẻ em.
+ E Coli. Coli đường ruột gây 25% tiêu chảy cấp. Có 5 nhóm gây bệnh là:
Coli sinh độc tố ruột (Enterotoxigenic Esherichia Coli).
Coli bám dính (Enteroadherent Esherichia Coli).
Coli gây bệnh (Enterpathogenic Esherichia Coli).
Coli xâm nhâp (Enteroinvasive Esherichia Coli).
Coli gây chảy máu (Enterohemorhagia Esherichia Coli).
Trong 5 loại trên, ở các nước đang phát triển, Coli sinh độc tố ruột (ETEC) là tác nhân quan trọng gây tiêu chảy cấp, phân toé nước ở người lớn và trẻ em. ETEC không xâm nhâp vào niêm mạc ruột mà gây tiêu chảy bằng các độc tố không chịu nhiệt là LT (heat labile toxin) và độc tố chịu nhiêt ST (heat stable toxin) với cơ chế gần giống tả.
+ Trực khuẩn lỵ Shigella:
Trực trùng lỵ Shigella là tác nhân trong 60% các đợt lỵ. Trong các đợt lỵ nặng có thể ỉa phân toé nước trong những ngày đầu bị bệnh. Trong 4 nhóm huyết thanh S. Plexneri, S. Dysenteriae, S. Boydi và S. Sonei, nhóm phổ biến nhất tại các nước đang phát triển là S. Plexneri.
+ Campylobacter Jejuni:
C. Jejuni gây bệnh chủ yếu ở trẻ nhỏ, lây qua tiếp xúc với phân, uống nước bẩn, ăn sữa và thực phẩm bị ô nhiễm. C. Jejuni gây tiêu chảy toé nước ở 2/3 trường hợp và gây nên hội chứng lỵ có sốt ở 1/3 số trường hợp còn lại. Bệnh diễn biến nhẹ, thường khỏi sau 2 – 5 ngày.
+ Salmonella không gây thương hàn:
Lây bệnh do tiếp xúc với súc vật nhiễm trùng hoặc thức ăn động vật bị ô nhiễm. Đây là nguyên nhân phổ biến ở các nước sử dụng rộng rãi các loại thực phẩm chế biến kinh doanh. Salmonella thường gây tiêu chảy phân toé nước, đôi khi cũng biểu hiện như hội chứng lỵ. Kháng sinh không những không có hiệu quả mà có thể còn gây chậm đào thải vi khuẩn qua đường ruột.
+ Phảy khuẩn tả Vibrio Cholerae 01:
Có 2 týp sinh vật (týp Cổ điển và Eltor) và 2 týp huyết thanh (Ogawa và Inaba). Phảy khuẩn tả 01, sau khi qua dạ dày đến cư trú ở phần dưới hồi tràng và sản sinh ra độc tố CT (cholera toxin). Đơn vị B của CT gắn vào bộ phận tiếp nhận đặc hiệu của liên bào ruột non rồi giải phóng ra đơn vị A. Đơn vị A đi vào tế bào ruột, hoạt hoá men Adenylcyclase để chuyển ATP thành AMP -vòng. Sự gia tăng AMP-vòng đã ức chế hấp thu Natri theo cơ chế gắn với Clo, gây nên tình trạng xuất tiết ổ ạt nước và điện giải ở ruột non, dẫn đến mất nước nặng trong vài giờ và có thể gây thành dịch tả cho trẻ em.
– Ký sinh trùng:
+ Lỵ Amyp (Entamoeba hystolytica):
Entamoeba hystolytica xâm nhập vào liên bào đại tràng hay hồi tràng, gây nên các ổ áp xe nhỏ, rồi loét, làm tăng tiết chất nhày lẫn máu.
+ Giardia lamblia:
Là đơn bào bám dính lên liên bào ruột non, làm teo các nhung mao ruột, dẫn đến giảm hấp thu, gây ra ỉa chảy.
+ Cryptosporidium:
Cryptosporidium thường gây tiêu chảy ở trẻ nhỏ, ở những bệnh nhân suy giảm miễn dịch và cũng gây bệnh ở nhiều loại gia súc. Chúng bám dính lên liên bào ruột non, làm teo nhung mao ruột, gây tiêu chảy nặng và kéo dài. Hiện chưa có thuốc điều trị đặc hiệu.
– Nấm:
Candida albicance có thể là nguyên nhân gây tiêu chảy. Bệnh thường xuất hiện ở bệnh nhi sau khi dùng kháng sinh kéo dài hoặc đối với trẻ bị suy giảm miễn dịch bẩm sinh hay suy giảm miễn dịch mắc phải (AIDS) trong giai đoạn cuối.
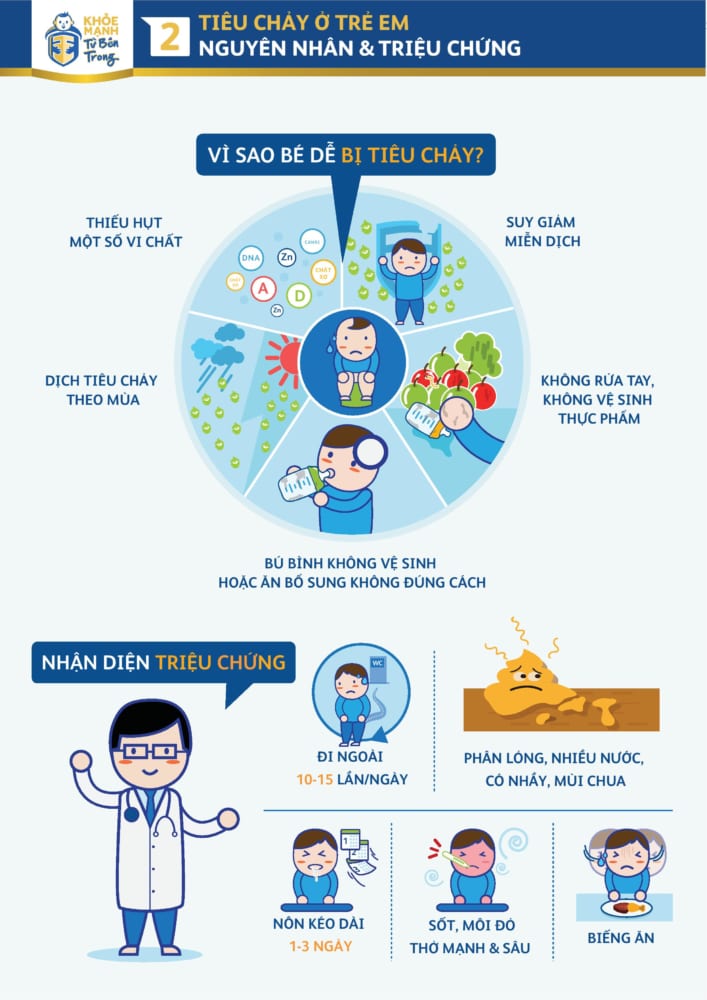
1.2.2. Các yếu tố nguy cơ
– Các yếu tố vật chủ làm tăng tính cảm thụ với bệnh tiêu chảy:
+ Tuổi: Trẻ dưới 2 tuổi hay bị tiêu chảy, đặc biệt là trẻ ở độ tuổi 6 – 11 tháng (trẻ trong giai đoạn ăn sam).
+ Tình trạng suy dinh dưỡng: Trẻ SDD dễ mắc bệnh tiêu chảy và bệnh lại thường nặng, dễ gây tử vong.
+ Tình trạng suy giảm miễn dịch: Trẻ bị bệnh sởi, bị AIDS thường tăng tính cảm thụ đối với bệnh tiêu chảy.
+ Cơ địa: Trẻ đẻ non, đẻ yếu.
+ Tập quán làm tăng nguy cơ tiêu chảy:
Trẻ không bú mẹ, ăn nhân tạo không đúng phương pháp.
Cho trẻ bú chai, vì chai và vú cao su rất khó rửa sạch.
Ăn sam sớm, thức ăn để lâu.
Sử dụng nguổn nước bị ô nhiễm.
Chế độ vệ sinh cá nhân, vệ sinh ăn uống kém.
– Tính chất mùa:
Tiêu chảy do virus thường xảy ra vào mùa đông, đặc biệt là Rota Virus
Tiêu chảy do vi khuẩn thường xảy ra vào mùa hè.
https://www.youtube.com/watch?v=DRLNHrWFA3Q
– Các nhiễm khuẩn ngoài ruột cũng có thể gây ỉa chảy:
+ Viêm phổi.
+ Viêm tai giữa, viêm tai xương chũm.
+ Nhiễm trùng đường tiết niệu.
– Dùng kháng sinh:
Trẻ được dùng kháng sinh bừa bãi, nhất là các loại kháng sinh dùng bằng đường uống sẽ tiêu diệt hết các vi khuẩn có lợi cho cơ thể, gây nên ỉa chảy do loạn khuẩn.
1.3. Cơ chế ỉa chảy
1.3.1. Tiêu chảy do cơ chế xuất tiết
Những tác nhân gây bệnh tiêu chảy, không xâm nhập vào liên bào ruột như phảy khuẩn tả, Coli sinh độc tố ruột (ETEC), mà chỉ bám dính vào nhung mao liên bào ruột và sinh ra độc tố. Độc tố được gắn chặt không bị đẩy ra và cũng không bị trung hoà bởi dược chất nhờ có sự liên kết thường xuyên ở “bờ bàn chải”. Sự có mặt của độc tố đã kích thích men Adenylcyclase, men này tác động lên ATP làm sản sinh ra AMP-vòng. Sự gia tăng AMP-vòng trong tế bào gây ức chế và ngăn cản sự hấp thu Natri theo cơ chế gắn với Clo, làm tăng bài tiết Clo vào lòng ruột ở các tế bào hẽm tuyến. Sự gia tăng bài tiết Clo kèm theo Natri tại vùng hõm tuyến dẫn đến tình trạng tăng bài tiết nước vào lòng ruột.
Hiên tượng rối loạn vận chuyển nước và điên giải này được duy trì thường xuyên ở những tế bào bị ảnh hưởng (bị độc tố gắn vào). Sự hồi phục phụ thuộc vào quá trình đổi mới tế bào, nghĩa là phụ thuộc vào quá trình bong, tróc của những tế bào trên và sự thay thế chúng bởi các tế bào bình thường được sản sinh từ vùng hõm tuyến di chuyển lên. Nếu trẻ tiêu chảy được cung cấp đầy đủ các chất dinh dưỡng, nhất là chất đạm thì quá trình đổi mới tế bào (tái tạo tế bào) được rút ngắn lại trong thời gian 4 -5 ngày.
Như vậy, ỉa phân toé nước là hậu quả của 2 quá trình xảy ra tại ruột non: Giảm hấp thu nước tại các liên bào và tăng bài tiết nước tại vùng hõm tuyến do tác động của độc tố vi khuẩn. Với tiêu chảy do cơ chế xuất tiết, thì sự “cầm ỉa” hay “khỏi bệnh” không thể giải quyết được bằng thuốc, mà bằng chính sự tác động lên quá trình đổi mới tế bào ruột, nghĩa là bằng dinh dưỡng. Tuy nhiên, để làm được việc này, cần phải duy trì được sự sống của trẻ, nghĩa là không để trẻ bị ảnh hưởng đến tính mạng vì mất nước (bằng cách uống oresol sớm và đủ), để có thời gian cho trẻ ăn, có thời gian cho tế bào bị tổn thương bong ra và đủ điều kiện để tái tạo tế bào mới.
Điều cần lưu ý là sự gia tăng AMP-vòng trong tế bào gây ức chế và ngăn cản sự hấp thu Natri theo cơ chế gắn với Clo, nhưng không ức chế đối với cơ chế hấp thu Natri gắn với glucose.
1.3.2. Tiêu chảy xâm nhập
Tác nhân gây bệnh xâm nhập vào trong liên bào ruột non (trong ỉa phân nước), ruột già (trong ỉa phân nhày, máu), sẽ nhân lên trong đó rồi phá huỷ tế bào, làm bong tế bào và gây nên phản ứng viêm. Những sản phẩm tạo ra do phá huỷ tế bào và do viêm được bài tiết vào trong lòng ruột, gây nên tiêu chảy.
Nhiều loại vi khuẩn gây tiêu chảy theo cơ chế xâm nhập như: trực trùng lỵ (Shigella), Coli xâm nhập (EIEC), thương hàn (Salmonella), lỵ amip ( Entamoeba hystolytica) …
Các loại virus (Rotavirus, Adenovirus, Norwalk virus) cũng gây tiêu chảy theo cơ chế xâm nhập.
Một số tác nhân như Giardia lamblia, Cryptosporidium, tuy chỉ bám dính vào nhung mao liên bào, không xâm nhập vào trong tế bào, nhưng ỉa phân nước cũng do cơ chế xâm nhập, vì chúng làm teo các nhung mao của liên bào, do đó làm giảm khả năng hấp thu nước.
1.4. Hậu quả của tiêu chảy
1.4.1. Mất nước, mất natri
Do giảm hấp thu và tăng bài tiết nước cùng với natri tại ruột, rồi tống ra ngoài trong tình trạng phân lỏng, đã dẫn đến mất nước và mất natri.
Ngay sau lần ỉa phân lỏng đầu tiên đã thực sự làm cho cơ thể mất nước (do vậy, lời khuyên đối với các bà mẹ có con bị tiêu chảy là hãy cho trẻ uống dung dịch Oresol ngay sau lần ỉa phân lỏng đầu tiên). Tuy vậy, triệu chứng mất nước trên lâm sàng chỉ bắt đầu xuất hiện khi mất đi 5% trọng lượng cơ thể. Nếu để bệnh nhi tiêu chảy mất tới 10% trọng lượng cơ thể thì sẽ xảy ra sốc do giảm khối lượng tuần hoàn, và mất trên 10% trọng lượng cơ thể thì khó có thể tránh khỏi tử vong.
1.4.2. Mất kali và bicarbonat
Mất kali và bicarbonat là do chúng bị đào thải theo phân, từ đó dẫn đến giảm kali máu và toan hoá máu. Khi kali máu giảm sẽ dẫn đến giảm trương lưc cơ: nhẹ là liệt ruột cơ năng gây chướng bụng, nặng hơn sẽ gây nhược cơ toàn thân, loạn nhịp tim và có thể tử vong. Thông thường, khi mất bicarbonat, thận sẽ điều chỉnh và bù trừ được. Nhưng khi mất nước nặng, giảm khối lượng tuần hoàn thì lưu lượng máu đến thận giảm, do đó chức năng thận cũng bị suy giảm theo, không thể điều chỉnh được.
Do vậy, cách đề phòng tử vong tốt nhất đối với trẻ bị tiêu chảy là không để trẻ mất nước nặng bằng cách bồi phụ nước và điện giải cho trẻ ngay từ khi bắt đầu ỉa chảy (nghĩa là trẻ ỉa và nôn ra bao nhiêu nước thì phải bù vào bấy nhiêu), bằng cách uống dung dịch Oresol.
2. Triệu chứng lâm sàng bệnh tiêu chảy
2.1. Triệu chứng tiêu hoá
– Tiêu chảy:
Tiêu chảy (đi ngoài phân lỏng) là triệu chứng không thể thiếu được trong bệnh tiêu chảy. Tiêu chảy thường xảy ra đột ngột bởi dấu hiệu ỉa nhiều lần phân nhiều nước, có thể có lẫn nhầy, máu và có mùi chua, tanh, nồng hoặc thối khẳn. Có trường hợp phân tự chảy ra do bị liệt cơ co thắt hâu môn.
– Nôn:
Nôn thường xuất hiện sớm trước khi có triệu chứng ỉa lỏng từ vài giờ đến vài chục giờ. Nôn có thể xảy ra liên tục hoặc chỉ nôn một vài lần trong ngày làm trẻ mất nước, mất H+ và Cl–. Trong trường hợp này, nguyên nhân gây bệnh thường do Rotavirus hoặc tụ cầu.
Cần xác định xem trẻ nôn bao nhiêu lần, số lượng chất nôn trong mỗi lần, tính chất và thành phần chất nôn (toàn nước, thức ăn, chất khác), vì số lượng dung dịch oresol cần bồi phụ cho trẻ phụ thuộc vào số lượng dịch mất đi do ỉa và nôn.
– Biếng ăn
Biếng ăn thường xuất hiện sớm ngay sau khi trẻ bị tiêu chảy: Trẻ thường từ chối các thức ăn thông thường, chỉ thích uống nước. Cần khai thác xem chế độ ăn của trẻ ra sao, trẻ có được bú không? Gia đình đã cho trẻ uống thuốc gì, có cho trẻ uống oresol hoặc nước gì chưa?
2.2. Triệu chứng mất nước
Khi trẻ bị tiêu chảy cần phải tiến hành ngay việc đánh giá tình trạng mất nước bằng cách nhân định trên bệnh nhân:
– Toàn thân:
Trẻ tỉnh táo bình thường, khi chưa có biểu hiện mất nước trên lâm sàng.
Trẻ kích thích, vât vã, quấy khóc là có biểu hiện mất nước.
Trẻ li bì, lờ đờ, mệt lả, hôn mê là mất nước nặng.
– Khát nước
Trước hết phải hỏi xem trẻ có đòi uống nước không ?
Hãy cho trẻ uống nước bằng cốc, chén, thìa và quan sát để đánh giá mức độ mất nước:
Uống bình thường: Trẻ có uống nhưng không thích lắm hoặc từ chối uống, khi chưa có biểu hiên mất nước trên lâm sàng.
Uống một cách háo hức: khi uống trẻ thường nắm giữ lấy thìa, ghì cốc vào miệng hoặc khóc ngay khi ngừng cho uống và nhìn theo cốc nước đang bị lấy đi. Đây là một trong các dấu hiệu quan trọng nói lên tình trạng mất nước.
Không uống được hoặc uống kém: khi đưa thìa nước vào miệng, trẻ không uống hoặc uống yếu ớt, hồi lâu mới uống được một ít nước. Lúc này quan sát thường thấy trẻ li bì hoặc hôn mê. Đây là một trong những biểu hiện mất nước nặng.
– Mắt trũng:
Trong tiêu chảy, mắt của trẻ có thể: Bình thường + Trũng + Rất trũng.
Trên thực tế có những đứa trẻ đẻ ra mắt đã sâu (trũng). Do vây, để tránh nhầm lẫn, nên hỏi người nhà xem mắt của trẻ hiện giờ có gì khác so với lúc bình thường không? Với mục đích này, không nên đặt câu hỏi đóng: Mắt cháu có trũng không?
– Nước mắt:
Quan sát xem mắt trẻ khô hay ướt. Khi trẻ khóc to, có thấy nước mắt chảy ra không? Nếu mắt khô, khóc không có nước mắt là trẻ có mất nước.
– Môi, miệng, lưỡi khô:
Nhìn xem môi có khô không.
Dùng ngón tay sạch, khô sờ vào miệng, vào lưỡi của trẻ, rồi rút ra. Nếu thấy khô, không có nước bọt là có biểu hiện mất nước.
– Dấu hiệu véo da:
Tại bụng hoặc đùi, ta véo da thành nếp rồi bỏ ra, nếu thấy:
Nếp da véo mất nhanh: Chưa có biểu hiên mất nước trên lâm sàng.
Nếp da véo mất chậm (dưới 2giây): Có mất nước.
Nếp da véo mất rất châm (trên 2 giây): Mất nước nặng.
2.3. Một số dấu hiệu khác
– Mạch: Có thể rất nhanh yếu hoặc khó bắt, nếu mất nước nặng.
– Thở: Trẻ thở nhanh, khi bị mất nước nặng, toan chuyển hoá. Khi trẻ có khó thở, cần phải hỏi xem trẻ có ho không để phân biệt với viêm phổi (vì viêm phổi cũng có thể kèm theo ỉa phân lỏng).
– Đái ít, nước tiểu xẫm màu là mất nước. Nếu không đái trong 6 giờ là mất nước nặng.
– Thóp: Cần quan sát đối với trẻ còn thóp: Thóp sẽ lõm xuống (trũng), nếu trẻ có mất nước, rất trũng là mất nước nặng. Cũng nên hỏi người nhà về tình trạng thóp của trẻ lúc bình thường.
– Cân: để xác định trọng lượng của trẻ:
Cân trước và sau khi bồi phụ nước và điện giải để đánh giá số lượng dịch đã uống hoặc đã truyền. Nếu có điều kiện cân ngay trước khi trẻ ỉa chảy và lúc chúng ta thăm khám cho trẻ, thì có thể xác định được lượng nước đã mất. Song, trên thực tế thì công việc này không có tính khả thi.
2.4. Phân độ mất nước
– Phân loại mức độ mất nước theo chương trình CDD ( Control of Diarrhoeal Diseases)- Chương trình Kiểm Soát Bệnh Tiêu Chảy của Tổ chức Y Tế Thế giới (WHO) viết tắt là CDD).
|
Dấu hiệu |
Mất nước mức độ A |
Mất nước mức độ B |
Mất nước mức độ C |
|
Nhìn |
|||
| 1. Toàn trạng* | Tốt, tỉnh táo | Vật vã, kích thích | Li bì, hôn mê |
| 2. Mắt | Bình thường | Trũng | Rất trũng và khô |
| 3. Nước mắt | Có | Không | Không |
| 4. Miệng, lưỡi | Ướt | Khô | Rất khô |
| 5. Khát* | Không khát, uống bình thường | Khát, uống háo hức | Uống kém hoặc không thể uống được |
|
Sờ 6. Véo da* |
Nếp véo da mất nhanh | Nếp véo da mất chậm < 2s | Nếp véo da mất rất chậm>2s |
|
Chẩn đoán |
Không có dấu hiệu mất nước | Nếu có 2 dấu hiệu trở lên, trong đó có ít nhất 1 dấu hiệu * là mất nước nhẹ hoặc trung bình | Nếu có 2 dấu hiệu trở lên, trong đó ít nhất 1 dấu hiệu * là mất nước nặng |
|
Điều trị |
Phác đồ A |
Phác đồ B |
Phác đồ C |
Dấu hiệu* là những dấu hiệu quan trọng: toàn trạng, khát, nếp véo da.
– Phân loại mất nước theo chương trình IMCI(Integrated Management of Child Illness) – Chiến lược xử trí lồng ghép bệnh trẻ em.
|
Dấu hiệu |
Không mất nước |
Có mất nước |
Mất nước nặng |
| 1. Toàn trạng | Bình thường | Kích thích, vật vã | Li bì, khó đánh thức |
| 2. Mắt trũng | Bình thường | Mắt trũng | Mắt trũng |
| 3. Khát | Không, uống bình thường | Khát, uống háo hức | Uống kém, không uống được |
| 4. Nếp véo da | Mất nhanh | Mất chậm | Mất rất chậm |
| Đánh giá | Không đủ các dấu hiệu | Hai trong các dấu hiệu trên | Hai trong các dấu hiệu trên |
3. Xét nghiêm
– Điện giải đồ: Xác định tình trạng rối loạn điện giải.
– Công thức bạch cầu: Nếu có nhiễm khuẩn thì bạch cầu đa nhân trung tính tăng.
– Phân: Soi tìm hồng cầu, bạch cầu, trứng kí sinh trùng, cặn dư.
Cấy phân: Khi điều trị không kết quả cần phải cấy phân để tìm vi khuẩn gây bệnh.
– Hematocrit: để đánh giá tình trạng cô đặc máu (mất nước).
4. Chăm sóc và điều trị
4.1. Nhận định
Để có những chẩn đoán chăm sóc sát với bệnh nhi, người điều dưỡng cần hỏi, thăm khám kỹ và xác định tình trạng bệnh.
– Hỏi:
+ Tuổi? Cân nặng lúc đẻ?
+ Dinh dưỡng: Mẹ có đủ sữa không? Trẻ ăn sam lúc mấy tháng?
+ Thức ăn sam như thế nào? Dinh dưỡng trẻ trước khi bị ốm như: trẻ bú mẹ hay ăn nhân tạo, dinh dưỡng trong khi trẻ bị tiêu chảy ra sao? Trong khâu nuôi dưỡng có vấn đề gì cần phải điều chỉnh?
+ Trước khi bị tiêu chảy trẻ có ăn những loại thức ăn có thể bị ôi thiu, uống nước lã… không?
+ Trẻ tiêu chảy mấy lần/ngày? Phân lỏng hay lẫn nhầy máu?
+ Trẻ có khát nước không? Có sốt, nôn, co giật không?
+ Bệnh nhi có đi tiểu được không? Đã mấy giờ chưa đi tiểu?
+ Ở nhà, ở trường học có nhiều trẻ bị tiêu chảy không?
+ Tập quán, phong tục địa phương: ăn gỏi cá, tiết canh, uống nước lã?
+ Kinh tế gia đình thế nào?
– Quan sát và xác định:
+ Toàn trạng: Tỉnh táo, kích thích hay li bì.
+ Mắt: Mắt bình thường, trũng hay rất trũng. Cần chú ý hỏi người nhà: Mắt trẻ có gì khác so với lúc bình thường không?
+ Nước mắt: Quan sát khi trẻ khóc to có nước mắt không? Nếu không có nước mắt là bị mất nước.
+ Niêm mạc miệng lưỡi khô hay ướt, có hay không có nước bọt. Nếu không có nước bọt là có dấu hiệu mất nước.
+ Khát nước: Trẻ không khát, khát hoặc không uống được.
+ Nếp véo da: Bình thường hay mất chậm.
+ Phân, chất nôn: số lượng, tính chất?
+ Bụng có chướng không?
+ Có co giật không?
+ Đo nhiệt độ: Sốt hay không sốt.
+ Đếm mạch: Mạch bình thường, nhanh, nảy rõ hay yếu.
+ Đếm nhịp thở: Trẻ thở nhanh? Có rối loạn nhịp thở không?
+ Đo huyết áp: Huyết áp của trẻ bình thường hay giảm.
+ Cân bệnh nhân? Xác định trọng lượng của trẻ có bình thường không?
Nếu trước khi bị tiêu chảy, trẻ đã được cân thì cần so sánh xem hiện tại trọng lượng của trẻ có bị giảm sút không? Nếu có thì sút bao nhiêu phần trăm. Nếu sút từ 5% trở lên là trẻ bị mất nước.
– Đánh giá mức độ mất nước:
Để đánh giá đúng mức độ mất nước, cần xác định 6 dấu hiệu sau:
+ Thần kinh: Trẻ tỉnh táo bình thường; Trẻ vật vã kích thích; Trẻ li bì khó đánh thức.
+ Mắt trũng: Mắt có trũng hay không trũng?
+ Nước mắt: Trẻ khóc có nước mắt không?
+ Uống nước: Trẻ uống bình thường; Trẻ uống háo hức; Trẻ không uống được.
+ Niêm mạc khô: môi, lưỡi.
+ Nếp véo da: Mất nhanh, mất chậm (dưới 2 giây) hay mất rất chậm (trên 2 giây)?
Đánh giá mức độ mất nước theo Chương trình quản lý trẻ tiêu chảy cấp:
| Nhận định |
Đánh giá |
Chăm sóc |
| Có hai trong các dấu hiêu sau:
– Li bì hoặc khó đánh thức – Mắt trũng – Không uống được hoặc uống kém – Nếp véo da mất rất chậm (trên 2s) |
Mất nước nặng |
Chăm sóc theo phác đổ C |
| Có hai trong các dấu hiêu sau:
– Vật vã kích thích – Mắt trũng – Uống nước háo hức – Nếp véo da mất chậm (dưới 2s) |
Có mất nước |
Chăm sóc theo phác đổ B |
| Không đủ các dấu hiệu có mất nước hoặc mất nước nặng |
Không mất nước |
Chăm sóc theo phác đổ A |
4.2. Chẩn đoán điều dưỡng
Đối với trẻ bị tiêu chảy, một số chẩn đoán điều dưỡng thường gặp là:
– Nguy cơ mất nước do tiêu chảy:
+ Trẻ ỉa phân lỏng nhiều lần do gia tăng tình trạng xuất tiết ở ruột.
+ Trẻ quấy khóc, kích thích vật vã do mất nước.
+ Trẻ lờ đờ do mất nước nặng
+ Sốt do nhiễm khuẩn.
+ Chướng bụng do thiếu hụt kali
+ Nôn nhiều do tăng co bóp dạ dày
+ Phân có máu do tổn thương ruột.
+ Ỉa chảy kéo dài do chế độ ăn thiếu chất đạm.
+ Thiếu hụt dinh dưỡng do chế độ ăn kiêng khem quá mức
+ Mẹ thiếu hiểu biết về cách chăm sóc trẻ tiêu chảy.
+ Mẹ thiếu hiểu biết về cách đề phòng bệnh tiêu chảy.
– Lập kế hoạch chăm sóc:
Dựa vào các chẩn đoán chăm sóc, người điều dưỡng sẽ lập kế hoạch chăm sóc thích hợp, dựa trên nguyên tắc:
+ Bù đủ nước và điện giải nhằm ngăn chặn mất nước nặng: Uống ngay dung dịch ORS khi trẻ ỉa phân lỏng, truyền dịch khi có mất nước nặng.
+ Cho trẻ ăn bình thường: Bú mẹ, ăn sam, ăn bình thường theo lứa tuổi.
+ Theo dõi thường xuyên nhằm: Đánh giá đúng tình trạng mất nước; Xử lý kịp thời, bổi phụ đủ nước, hạ sốt…
+ Điều chỉnh chế độ ăn cho thích hợp.
+ Nhắc nhở vê sinh.
+ Tiến triển bệnh (thuyên giảm, không cải thiên, nặng lên, ỉa máu…)
+ Chỉ cho kháng sinh khi ỉa phân máu, khi bị tả, thương hàn.
+ Giáo dục – tuyên truyền vê sinh phòng bệnh tiêu chảy.
4.3. Can thiệp điều dưỡng
Chăm sóc theo 3 nguyên tắc:
Nguyên tắc 1: Đề phòng mất nước bằng cách: Cho trẻ uống dung dịch Oresol ngay sau lần ỉa phân lỏng đầu tiên với liều lượng sau:
50 – 100 ml sau mỗi lần đi ỉa đối với trẻ dưới 2 tuổi.
100 – 200 ml sau mỗi lần đi ỉa đối với trẻ từ 2 – 5 tuổi.
Uống theo nhu cầu đối với trẻ trên 5 tuổi.
Nếu không có Oresol thì cho uống nước cháo muối hoặc nước muối đường hay nước dừa non với liều lượng như trên. Phải hướng dẫn cho bà mẹ cách pha các loại dung dịch nêu trên. Sau khi hướng dẫn phải đảm bảo là bà mẹ đã hiểu và chắc chắn sẽ pha đúng loại dung dịch cần thiết cho trẻ uống.
Hướng dẫn bà mẹ cách pha các loại dung dịch cho trẻ uống:
Pha ORS: Chỉ có một cách pha duy nhất là hòa cả gói oresol 1 lần với 1 lít nước nguội. Dung dịch đã pha chỉ được dùng trong 24 giờ.
Nấu nước cháo muối: 1 nắm gạo + 6 bát (200ml/bát) nước + 1 nhúm muối, đun sôi cho đến khi hạt gạo nở tung ra, chắt lấy 1000ml. Uống trong thời gian 6 giờ, không hết đổ đi, nấu nổi khác.
Nước muối đường: Hoà tan 1 thìa cafe gạt bằng muối (3,5g) + 8 thìa cafe gạt bằng đường (40g) + 1000ml nước sôi để nguội. Uống trong vòng 24 giờ.
Nước dừa non: Hoà tan 1 thìa cafe gạt bằng muối (3,5g) trong 1000ml nước dừa non. Uống trong 6 giờ, không hết đổ đi pha bình khác.
Nguyên tắc 2: Cho trẻ ăn đầy đủ các chất, nhất là chất đạm để thúc đẩy quá trình đổi mới tế bào ruột và phòng bệnh suy dinh dưỡng bằng cách:
Tiếp tục cho trẻ bú mẹ đối với trẻ đang bú mẹ.
Tiếp tục cho trẻ ăn những thức ăn thay thế sữa mẹ phù hợp với tháng tuổi đối với trẻ đang được nuôi dưỡng bằng chế độ ăn nhân tạo.
Tiếp tục cho trẻ ăn sam đối với trẻ đang trong thời kỳ ăn sam.
Tiếp tục cho trẻ ăn bình thường đối với trẻ lớn.
Thức ăn của trẻ tiêu chảy phải nấu nhừ, dễ tiêu hoá, giàu chất dinh dưỡng, nhất là chất đạm, giàu Vitamin và muối khoáng.
Khuyến khích cho trẻ ăn nhiều bữa trong ngày.
Sau khi khỏi bệnh, cho trẻ ăn thêm mỗi ngày 1 bữa trong thời gian 2 – 4 tuần.
Nguyên tắc 3: Hướng dẫn bà mẹ biết khi nào phải đưa trẻ đến cơ sở y tế:
Phải đưa trẻ đến cơ sở y tế ngay, khi thấy có một trong các dấu hiệu sau:
Trẻ quấy khóc, kích thích vật vã.
Trẻ khát nhiều.
Trẻ nôn nhiều.
Trẻ ỉa phân có nhầy máu.
Trẻ không đái được.
Phải đưa trẻ đến cơ sở y tế khám lại nếu sau 5 ngày điều trị tại nhà không có tiến triển tốt.
Người điều dưỡng phải trực tiếp cho trẻ uống dung dịch ORS: Cho trẻ uống liên tục, uống ít một bằng thìa, cứ 1 – 2 phút uống 1 thìa. Trẻ lớn cho uống từng ngụm bằng cốc. Nếu bà mẹ có thể làm được công việc này thì người điều dưỡng phải hướng dẫn cho bà cách cho trẻ uống và chỉ để cho người mẹ làm khi chắc chắn là bà đã hiểu và tự làm được.
Uống hết lượng ORS đã qui định trong 4 giờ.
Nếu trẻ nôn thì dừng 5 – 10 phút, sau đó lại cho uống tiếp với tốc độ chậm hơn.
Người điều dưỡng phải thường xuyên theo dõi giám sát việc bà mẹ cho trẻ uống. Phải kiểm tra, xác định và so sánh giữa lượng ORS mà trẻ thực sự uống được với việc cải thiện tình trạng mất nước.
Sau hoặc trong giai đoạn bù dịch, trẻ cần được hồi phục dinh dưỡng như nguyên tắc 2. Sau 4 giờ đánh giá lại mức độ mất nước để chọn phác đồ chăm sóc thích hợp:
Nếu tình trạng mất nước không được cải thiện thì cho trẻ uống ORS với khối lượng và tốc độ như trên.
Nếu không còn dấu hiệu mất nước thì chăm sóc như phác đồ A.
Nếu trẻ li bì, không uống được thì chuyển sang chăm sóc theo phác đồ C: truyền dịch. Trẻ li bì do mất nước nặng (Tiêu chảy mất nước nặng): Chăm sóc tại cơ sở y tế có khả năng truyền tĩnh mạch.
Dung dịch truyền: Ringer lactat: Là dung dịch thích hợp nhất. Nếu không có Ringer lactat thì có thể thay thế bằng dung dịch muối sinh lý NaCl 9 % o.
Xác định tốc độ truyền: Cần phải tính toán truyền bao nhiêu giọt/phút để đảm bảo đúng khối lượng và tốc độ nêu trên. Cứ 20 giọt dung dịch nêu trên thì bằng 1ml.
Ví dụ: Trẻ 10 tháng, nặng 8 kg truyền 30ml/kg thể trọng: Số lượng dịch cần truyền trong 1 giờ đầu là: 8×30=240 ml; Qui đổi 240 ml ra giọt: 240ml×20giọt/ml=4800giọt. Tốc độ cần truyền trong giờ đầu là: 4800giọt: 60 phút = 80 giọt/phút.
Nếu không truyền được tĩnh mạch thì nhỏ giọt dạ dày dung dịch ORS với liều 20 ml/kg/giờ và chuyển đến nơi có điều kiện truyền tĩnh mạch .
Theo dõi đánh giá tình trạng bệnh nhân:
Trong giai đoạn mất nước nặng: phải đánh giá thường xuyên.
Khi tình trạng bệnh nhân đã ổn định: ít nhất 1 giờ phải đánh giá 1 lần. Trong thời gian truyền dịch, nếu trẻ uống được thì cho uống ORS với tốc độ chậm (5 ml/kg/1giờ).
Sau khi truyền đủ lượng dịch theo y lệnh, cần đánh giá lại để chọn biện pháp chăm sóc tiếp: Truyền lại, nếu tình trạng bệnh nhân không được cải thiện. Nếu trẻ tỉnh táo, uống nước háo hức thì chuyển sang chăm sóc theo phác đổ B. Nếu trẻ tỉnh táo bình thường, uống nước bình thường thì chuyển sang chăm sóc theo phác đổ A.
Sau giai đoạn bù dịch, cần phải nuôi dưỡng bệnh nhân tốt: Cho trẻ ăn đúng với chế độ ăn theo lứa tuổi, cần chú trọng đến chất lượng bữa ăn: Đầy đủ các chất dinh dưỡng, nhất là chất đạm, tăng cường mỗi ngày ăn thêm 1 – 2 bữa, thức ăn dễ tiêu.
4.4. Dùng kháng sinh
– Chỉ cho bệnh nhân dùng kháng sinh khi: Phân có máu; Bênh tả; Thương hàn.
Ỉa phân có máu, nguyên nhân thường do vi khuẩn là E. co li gây chảy máu (EHEC) hay lỵ trực trùng, trong trường hợp thày thuốc thường chỉ định dùng Trimazol. Trong trường hợp do lỵ amíp thì có chỉ định dùng Metronidazol.
+ Tetraxyclin (trong bệnh tả, trẻ trên 8 tuổi): uống vào lúc no.
+ Ampicilin: uống vào lúc đói trước bữa ăn 1 giờ.
+ Metronidazol: uống vào lúc no.
– Bụng chướng do thiếu hụt Kali máu:
Chướng bụng thường xảy ra khi bệnh nhân tiêu chảy n hiều, không được bổi phụ dung dịch oresol kịp thời, dẫn đến liêt ruột do thiếu Kali máu. Do vây, cần phải bổi phụ ngay Kali để ngăn chặn tình trạng rối loạn nhịp tim, ngừng tim do thiếu hụt trầm trọng ion này, bằng cách:
Cho trẻ uống Oresol theo tình trạng mất nước. Uống Kali clorid 1 – 2g/ngày: hoà với nước để có dung dịch không quá 10%, cho uống 1g/ lần.
– Trẻ nôn nhiều do tăng co bóp dạ dày:
Nôn là dấu hiệu xảy ra sớm, do dạ dày bị kích thích bởi các quá trình bệnh lý tại ruột. Trong trường hợp này, vẫn phải cho bệnh nhân uống dung dịch Oresol để đề phòng mất nước, nhưng cứ sau mỗi lần nôn phải ngừng 10 phút để dạ dày không bị kích thích, rổi sau đó lại tiếp tục cho uống ít một, từ từ. Chỉ chuyển sang truyền tĩnh mạch, khi trẻ nôn nhiều, dù uống ít một vẫn nôn và làm cho tình trạng bệnh nhân mỗi lúc một xấu đi.
4.5. Giáo dục sức khoẻ: Hướng dẫn bà mẹ biên pháp vê sinh phòng bệnh:
Tập để tạo thành thói thói quen: Rửa tay trước khi ăn, trước khi chuẩn bị bữa ăn, và sau khi đi vê sinh, đổ bô, quét nhà…
Gia đình phải có hố xí hợp vê sinh và xử lý phân tốt.
Xoá bỏ tập quán chưa tốt: ăn gỏi cá, tiết canh hoặc kiêng khem quá mức, cai sữa khi trẻ bị tiêu chảy…
Không sử dụng kháng sinh bừa bãi.
Cho trẻ tiêm chủng đầy đủ, đúng lịch.
Nguồn: http://www.dieutri.vn
Để lại một phản hồi