I. Đại cương
1. Định nghĩa
Thuỷ đậu là một bệnh truyền nhiễm cấp tính, lây theo đường hô hấp. Triệu chứng lâm sàng chủ yếu của bệnh là sốt, phát ban và mụn nước trên da niêm mạc, ban mọc thành nhiều đợt cách nhau 3-4 ngày.
2. Lịch sử nghiên cứu
Bệnh thuỷ đậu đã được các tác giả mô tả từ thời cổ đại (C.S. Plimus) và được coi là một thể bệnh đậu mùa nhẹ. Vogel (1765) đặt tên bệnh là Varicella. Heberden (1767) lần đầu tiên mô tả thuỷ đậu là một bệnh có bệnh cảnh lâm sàng riêng biệt. Steiner (1875) đã chứng minh thuỷ đậu là một bệnh truyền nhiễm . Aragao (1911) và E.Paschen (1917) chứng minh mầm bệnh là vi rút.
3. Dịch tễ học
3.1. Mầm bệnh
Vi rút gây bệnh thuỷ đậu là một loại vi rút có kích thước lớn, có tên gọi là vi rút Varicella- Zoster (Varicella- Zoster vi rus), có axít nhân là AND. Kích thước khoảng 150- 200mm, ở ngoài cơ thể vi rút kém bền vững. Nuôi cấy vi rút trong phôi bào gà và ở môi trường mô.
Vi rút Varicella- Zoster gây ra hai thể bệnh là thuỷ đậu và Herpes Zoster (bệnh Zona) được Kindratitf mô tả năm 1925.
3.2. Nguồn bệnh
Là bệnh nhân thuỷ đậu, bệnh nhân có khả năng lây nhiễm từ cuối thời kỳ nung bệnh tới khi ban đóng vẩy.
Trẻ nhỏ có thể mắc bệnh thuỷ đậu sau khi tiếp xúc với người lớn bị bệnh Herpes Zoster, nhưng người lớn ít khi mắc bệnh Herpes Zoster sau khi tiếp xúc với trẻ em thuỷ đậu.
3.3. Đường lây
Bệnh thuỷ đậu lây theo đường hô hấp do vi rút trong nước bọt và dịch ở họng bệnh nhân tung ra môi trường xung quanh. Khi bệnh nhân ho, hắt hơi, gây nhiễm cho trẻ em khác chưa bị bệnh. Cửa vào chủ yếu là niêm mạc đường hô hấp, cũng có thể là đường tiêu hoá, kết mạc mắt nhưng hiếm gặp.
3.4. Cơ thể cảm thụ tính chất miễn dịch
Tất cả mọi lứa tuổi đều có thể mắc bệnh thuỷ đậu. Lứa tuổi dễ mắc bệnh là trẻ em từ 6 tháng đến 7 tuổi. Người lớn ít bị mắc bệnh vì đã có miễn dịch, chỉ khoảng 10% người lớn trên 20 tuổi mắc bệnh thuỷ đậu.
Bệnh nhân sau khi mắc bệnh có miễn dịch bền vững suốt đời, tuy nhiên cũng có khoảng 1% tái nhiễm. Bệnh hay gặp vào mùa lạnh.
4. Cơ chế bệnh sinh và giải phẫu bệnh lý.
4.1. Cơ chế bệnh sinh
Từ cửa vào là niêm mạc đường hô hấp, vi rút vào máu và đi đến các cơ quan khác. Ban xuất hiện ở da và niêm mạc là do vi rút thuỷ đậu khu trú và phát triển ở đó. Một số tác giả cho rằng vi rút thuỷ đậu có thể tồn tại trong các tế bào thần kinh ở thể ngủ sau khi khỏi bệnh.
4.2. Tổn thương giảI phẫu bệnh lý.
Tổn thương chủ yếu ở da và niêm mạc, phù nề, thoái hoá nước tế bào biểu mô tạo thành các nốt phỏng nước có một ngăn trong da. Các nốt phỏng chứa vi rút thuỷ đậu, dịch tế bào biểu mô bạch cầu thoái hoá và tế bào khổng lồ. Những trường hợp có biến chứng viêm não thường tử vong, hình ảnh giải phẫu bệnh lý là viêm não vi rút hậu phát.
II. Lâm sàng
1. Phân chia thể lâm sàng
Thể hạch.
Thể thông thường điển hình
Thể bệnh thuỷ đậu bất thường
2. Triệu chứng học theo từng thể bệnh
2.1. Thuỷ đậu thể thông thường điển hình
* Thời kỳ nung bệnh: Từ 14-17 ngày (10-21 ngày thường không có triệu chứng lâm sàng)
* Thời kỳ khởi phát: Khoảng 1 ngày có thể không sốt hoặc sốt nhẹ, đau mỏi cơ khớp, trẻ nhỏ thường không chịu chơi, quấy khóc. Có trường hợp sốt cao 39- 400, trằn trọc mê sảng co giật, kèm theo viêm họng, viêm xuất tiết đường hô hấp trên.
* Thời kỳ toàn phát (thời kỳ mọc ban). Ban thuỷ đậu xuất hiện nhanh ngay từ những ngày đầu của bệnh. Ban mọc khi tình trạng toàn thân gần như bình thường hoặc sốt nhẹ ở trẻ em, kèm theo sốt cao và tình trạng nhiễm độc toàn thân nặng ở người lớn. Ban thuỷ đậu có đặc điểm :
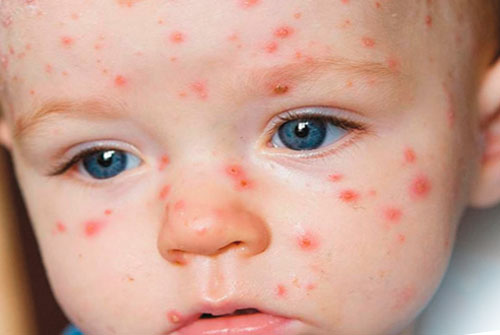
– Thoạt đầu là những ban dát màu đỏ, vài giờ sau thành nốt phổng nước trong, rất nông như đặt trên mặt da, sau từ 24 đến 48 giờ ngả màu vàng, nốt thuỷ đậu trở thành có hình cầu nổi trên mặt da 2mm, có đường kính khoảng 5mm, xung quanh nốt có nền da tấy đỏ rộng 1mm, một số nốt phỏng hơi lõm ở trung tâm .
– Ban thuỷ đậu mọc rải rác toàn thân, có xu hướng dày hơn ở bụng, ngực, mặt trước da chân, tay thưa hơn ở mặt ở lòng bàn chân, tay hầu như không có. Nhưng ban thuỷ đậu ở chân tóc thì bao giờ cũng có.
– Nốt phỏng thuỷ đậu chỉ có một ngăn nên khi dùng kim chọc vào thì xẹp ngay.
– Ban mọc thành nhiều đợt (3-4 ngày một đợt) vì vậy trên một vùng da thấy có đủ các nốt ban ở các độ tuổi khác nhau.
– Trong niêm mạc miệng cũng có những nốt phổng, như ở trong lưỡi vòm họng, khi các nốt phổng vỡ tạo thành các nốt loét nông, hình tròn hoặc bầu dục, làm bệnh nhân chảy nước dãi, nuốt đau ít thấy ban mọc ở màng tiếp hợp hoặc trong âm hộ.
– Bệnh nhân thường ngứa nhiều khi ban mọc, các nốt phổng vỡ dễ bội nhiễm, hạch ngoại vi có thể xưng.
– Sau từ 4-6 ngày, nốt thuỷ đậu tự khô, đóng vảy màu nâu sẫm , vảy bong ra sau một tuần, không để lại sẹo vĩnh viễn, trừ khi có loét và bội nhiễm.
Xét nghiệm: Số lượng bạch cầu máu ngoại vi có thể giảm, bạch cầu ưa Axitlúc đầu giảm, sau đó tăng trong thời kỳ lui bệnh. Lympho bào cũng tăng, tốc độ máu tăng.
2.2. Thể nhẹ
Bệnh nhân không sốt, ban mọc thưa thớt không tiến triển thành các nốt phỏng nước, hoặc ban chỉ mọc khu trú ở một vùng da chiếu tia hồng ngoại, quanh thắt lưng.
2.3. Thuỷ đậu thể bất thường
* Nốt thuỷ đậu bội nhiễm gây mủ, vi khuẩn bội nhiễm thường là tụ cầu liên cầu.
* Nốt thuỷ đậu có máu, ở những bệnh nhi bị bệnh máu, trẻ em suy dinh dưỡng, suy mòn nốt thuỷ đậu có thể bị hoại tử tạo thành vết loét sâu, có dịch màu xám.
* Thuỷ đậu thể xuất huyết (Varicella Haemorrhagica): Các nốt phỏng chứa máu và chảy máu, thường kèm theo đái ra máu, xuất huyết tiêu hoá, chảy máu cam.
* Thuỷ đậu thể hoại thư (Varicella Ganraenosa). Nốt phỏng có thể bị hoại tử gây loét sâu, đáy vết loét có dịch, bờ vết loét nham nhở.
Thể thuỷ đậu xuất huyết và hoại thư thường diễn biến nặng, kéo dài hay có biến chứng nhiễm khuẩn huyết, tỷ lệ tử vong cao.
III. Biến chứng:
– Viêm niêm mạc miệng, viêm tai giữa và tai ngoài, viêm thanh quản, hội chứng Croup giả …..
– Viêm thận trong các trường hợp nặng, ban mọc muộn vào ngày thứ 3, thứ 4 của bệnh có thể làm đi tiểu ra máu.
– Viêm khớp tràn dịch: Gặp ở các thể nặng, các khớp có viêm và tràn dịch, ít khi thành mủ.
– Viêm phổi hay gặp ở người lớn bị thuỷ đậu
– Bệnh kết hợp: Bệnh thuỷ đậu có thể kết hợp với một bệnh truyền nhiễm khác cùng xuất hiện như bạch hầu, ho gà, sởi các bệnh này thường nặng lấn át lâm sàng bệnh thuỷ đậu.
-Viêm não: Nguyên nhân có thể do vi rút thuỷ đậu, hoặc dị ứng hay do một vi rút khác. Đây là một viêm não vi rút hậu phát thường gặp nhiều ở trẻ em nam mắc thuỷ đậu. Khởi phát từ ngày thứ 3 đến ngày thú 8 của bệnh. Có thể chậm hơn vào ngày thứ 21của bệnh. Tỷ lệ tử vong khoảng 5%.
– Biến chứng khác: Viêm cơ tim viêm hạch lym pho, viêm dây thần kinh, một số trường hợp nhiễm nặng có thể dẫn đến nhiễm khuẩn huyết
IV. Chẩn đoán
* lâm sàng:
– Bệnh khởi phát đột ngột
– Triệu chứng toàn thân nhẹ
– Ban mọc ngay từ ngày đầu của bệnh, chỉ có nốt phổng nước nếu không nhiễm khuẩn thì không có mụn mủ
– Ban mọc không theo thứ tự, mọc thành nhiều đợt cách nhau 3-4 ngày, ban ở chân tóc bao giờ cũng có.
– Trên cùng một vùng da có nhiều tuổi ban khác nhau.
– Khi ban lặn không để lại sẹo vĩnh viễn.
* Xét nghiệm : Bạch cầu máu ngoại vi giảm, Lympho bào tăng. Phân lập vi rút, xét nghiệm chẩn đoán huyết thanh, soi tìm vi rút thuỷ đậu bằng kính hiển vi điện tử, miễn dịch huỳnh quang… Tuy nhiên những xét nghiệm này ít được áp dụng trong lâm sàng.
* Dịch tễ: Bệnh thường gặp ở trẻ nhỏ chưa bị bệnh, cùng một tập thể có nhiều trẻ mắc bệnh, bệnh thuỷ đậu thường xảy ra vào mùa đông, thời tiết lạnh khô.
Chẩn đoán phân biệt.
– Bệnh đậu mùa thể nhẹ và thể cụt không có mụn mủ, mụn mủ theo thứ tự, cùng lứa tuổi. Khi mụn đậu mọc thì nhiệt độ toàn thân giảm, xét nghiệm có bạch cầu máu ngoại vi tăng.
– Ngừa đậu toàn thân (sau chủng Vacxin đậu mùa). Ban xuất hiện ở chỗ tiêm chủng, xuất hiện cùng một thời gian sau khi tiêm chủng 8-10 ngày, có nhiều tuổi dưới dạng nốt phổng, không có mụn mủ. Sau ba ngày bắt đầu khô để lại sẹo.
– Một số bệnh ngoài da gây nốt phỏng như chốc lở, viêm da dị ứng, bệnh Zona tại chỗ và toàn thân( Herpes Zoster Generalisatus)
V. Điều trị
1. Nguyên tắc điều trị.
– Cách ly để phòng lây lan
– Không có thuốc đặc trị, chỉ điều trị triệu chứng
– Xử lý tốt các nốt phỏng, nốt loét đề phòng bội nhiễm
– Thời gian cách ly: Cho tới khi ban hết mọc, vảy ban bong hết.
2. Điều trị triệu chứng cụ thể
– Khi có sốt cao: Uống thuốc hạ nhiệt Pracetamol, thuốc an thần chống co giật Gacdenal, seduxen, Canxibromua 3%…
– Chống ngứa bằng các thuốc kháng Histamin như Dimedrol 1%…
– Khi có bội nhiễm : Dùng kháng sinh thích hợp
– Các thuốc Vitamin nhóm B,C…
– Công tác săn sóc bệnh nhân thuỷ đậu rất quan trọng
+ Bệnh nhân ở buồng thoáng, tránh gió lùa
+ Đề phòng và phát hiện biến chứng
+ Vệ sinh răng miệng, bằng nước muối sinh lý dung dịch axit boric 1%…Vệ sinh tai mũi họng
+ Vệ sinh da: Giữ cho da khô sạch không để trẻ gãi gây vỡ nốt phỏng nước. Chấm dung dịch xanh methylen hoặc thuốc tím 1/4000 vào các nốt loét, mặc quần áo mềm sạch.
– Ăn lỏng,ấm, đủ dinh dưỡng
VI. Phòng bệnh
– Bệnh nhân được cách ly, điều trị tại nhà. Chỉ đưa đi bệnh viện những trường hợp nặng có biến chứng
– Tẩy uế buồng bệnh hằng ngày
– Thời gian cách ly: Sau khi mọc ban đợt cuối cùng 5 ngày
– Trẻ em ở tuổi nhà trẻ, mẫu giáo chưa bị thuỷ đậu, nếu có tiếp xúc với bệnh nhân thuỷ đậu phải giữ tại nhà từ 11 đến 21 ngày kể từ khi tiếp xúc
– Bệnh thuỷ đậu không có vacxin phòng bệnh, có thể phòng bệnh cho những trẻ nhỏ sức đề kháng yếu chưa bị thuỷ đậu bằng tiêm bắp thịt 3ml Gamma Globulin.
Để lại một phản hồi