Xuất huyết tiêu hóa là một cấp cứu thường gặp trên lâm sàng. Để cứu sống tính mạng người bệnh đòi hỏi người thầy thuốc phải có đầy đủ kiến thức để có thể chẩn đoán đúng, xử trí chính xác, kịp thời.
I. ĐẠI CƯƠNG
1. Khái niệm
Xuất huyết tiêu hoá là tình trạng máu chảy ra khỏi mạch máu thuộc hệ tiêu hóa vào lòng ống tiêu hóa. Biểu hiện lâm sàng điển hình là nôn ra máu và đi ngoài ra máu.
Xuất huyết tiêu hóa là bệnh thường gặp trên lâm sàng; bệnh gặp ở mọi lứa tuổi, tuy nhiên độ tuổi thường gặp nhất là 20-50; tỉ lệ mắc bệnh ở nam cao hơn so với nữ.
2. Nguyên nhân
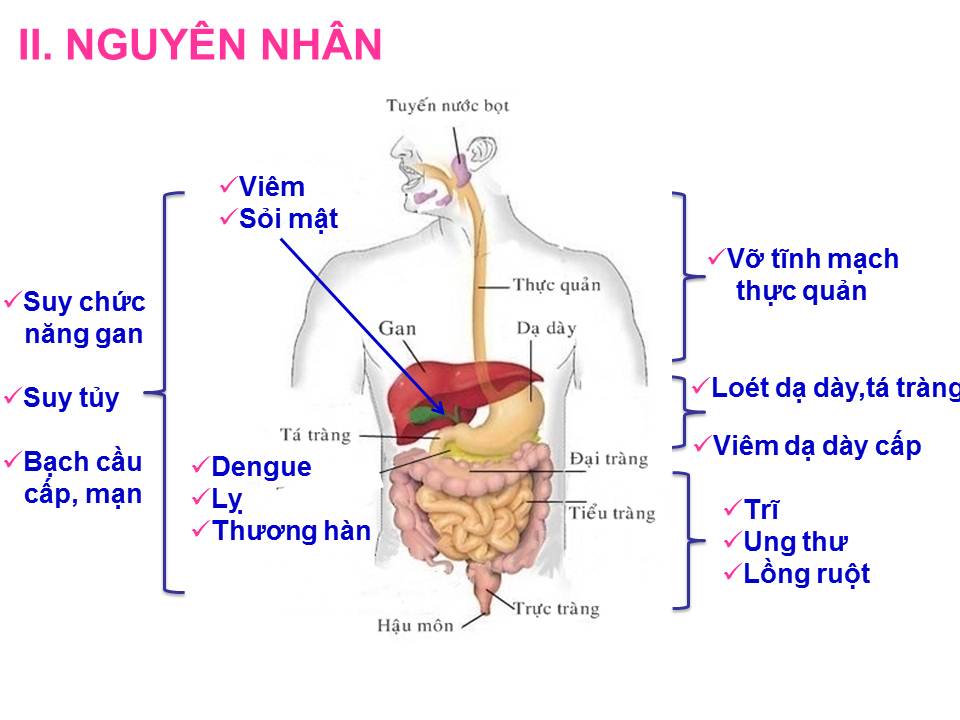
Xuất huyết tiêu hóa do rất nhiều nguyên nhân gây ra, một số nguyên nhân thường gặp là:
– Chảy máu tại dạ dày, tá tràng: nguyên nhân thường gặp nhất là do loét dạ dày, tá tràng (khoảng 50% các nguyên nhân); tiếp đến là viêm dạ dày cấp, thường xảy ra do uống rượu mạnh, các hoạt chất ăn mòn như kiềm, axit, đặc biệt là do tác dụng phụ của một số thuốc như corticoid, các thuốc nhóm NSAIDS. Một số nguyên nhân khác như ung thư dạ dày, polip tá tràng…
– Chảy máu thực quản: nguyên nhân thường gặp nhất là giãn, vỡ tĩnh mạch thực quản do tăng áp lực tĩnh mạch cửa trong bệnh xơ gan (chiếm tỉ lệ khoảng 15% trong các nguyên nhân). Trong bệnh xơ gan, do sự hình thành tổ chức xơ và các cục tân tạo gây chèn ép vào các nhánh tĩnh mạch cửa trong gan làm cho máu ứ lại hệ thống tĩnh mạch cửa; mặt khỏc do có các nhánh nối với tĩnh mạch thực quản, máu từ tĩnh mạch cửa sẽ bị đẩy ngược lên tĩnh mạch thực quản, gây giãn và tới một mức độ sẽ vỡ, gây xuất huyết tiêu hóa.
– Một số nguyên nhân khác có thể gặp như viêm đường mật, sỏi mật; ung thư đại, trực tràng, lồng ruột, lỵ, thương hàn và một số bệnh gây chảy máu toàn thân như suy chức năng gan, suy tủy, bạch cầu cấp, mạn,…
 |
| Nguyên nhân gây XHTH |
II. TRIỆU CHỨNG
1. Triệu chứng lâm sàng
Trong xuất huyết tiêu hóa, ngoài hai triệu chứng lâm sàng điển hình là nôn ra máu và đi ngoài ra máu, người bệnh còn có các biểu hiện toàn thân của tình trạng mất máu do hiện tượng chảy máu. Việc khai thác các triệu chứng lâm sàng rất có giá trị trong chẩn đoán và tiên lượng người bệnh.
a. Nôn ra máu
Nôn ra máu thường gặp trong xuất huyết tiêu hóa cao khi chảy máu từ thực quản, dạ dày và tá tràng tính từ góc Treitz trở lên.
– Dấu hiệu báo trước: trước khi nôn ra máu người bệnh thường có các dấu hiệu báo trước như đau vùng thượng vị dữ dội, đau nhiều hơn mọi ngày trên bệnh nhân bị loét dạ dày, tá tràng; cảm giác cồn cào, nóng rát vùng thượng vị sau khi uống rượu hoặc một số thuốc như Corticoid , NSAIDs. Tuy nhiên cũng có những trường hợp người bệnh nôn máu ồ ạt mà không có dấu hiệu báo trước nào như trong phần lớn trường hợp xuất huyết tiêu hóa do vỡ tĩnh mạch thực quản.
– Số lượng: tùy vào nguyên nhân và mức độ chảy máu, số lượng máu nôn ra có thể từ 100 ml tới 1000 ml hoặc nhiều hơn nữa; chảy máu do vỡ tĩnh mạch thực quản người bệnh thường nôn ra máu số lượng lớn, còn do loét dạ dày, tá tràng thì thường ít hơn. Số lượng máu nôn ra là một căn cứ để tiên lượng người bệnh.
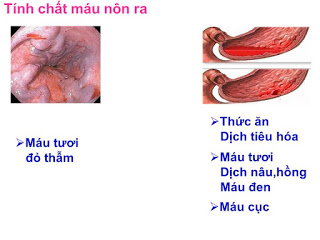
– Tính chất: Máu nôn ra có tính chất khác nhau tùy vào vị trí chảy máu, lượng máu chảy và thời gian máu ở lại trong ống tiêu hóa.
+ Chảy máu dạ dày, tá tràng: chất nôn thường kèm theo thức ăn, dịch tiêu hóa và có thể là máu tươi, dịch nâu, hồng hoặc máu đen lẫn máu cục tùy vào lượng máu chảy ra và thời gian máu ở lại trong ống tiêu hóa.
+ Chảy máu do vỡ tĩnh mạch thực quản: người bệnh thường nôn ra máu tươi có màu đỏ thẫm, không lẫn thức ăn, do lượng máu thường chảy ra lớn và người bệnh nôn ngay.
 |
| Tính chất máu nôn ra |
b. Đi ngoài ra máu
Đi ngoài ra máu gặp trong cả xuất huyết tiêu hóa cao và thấp. Đây là triệu chứng rất có giá trị trong chẩn đoán bệnh, đặc biệt trong xuất huyết tiêu hóa thấp người bệnh thường có đi ngoài ra máu mà ít khi có nôn ra máu.
– Dấu hiệu báo trước: Trước khi đi ngoài người bệnh có thể có các dấu hiệu báo trước như đầy bụng, đau bụng trội hơn mọi ngày; nhưng cũng có khi không có dấu hiệu báo trước, chỉ khi đi ngoài mới thấy phân đen hoặc máu tươi.
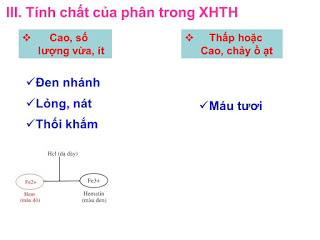
– Tính chất: tùy vào vị trí chảy máu, lượng máu chảy và thời gian máu ở trong ống tiêu hóa mà phân có tính chất khác nhau.
+ Chảy máu tiêu hóa cao với số lượng vừa hoặc ít, phân thường có màu đen nhánh, như bã cà phê hoặc như nhựa đường, lỏng, nát, không thành khuôn, mùi thối khắm. Nguyên nhân do máu lưu lại trong ống tiêu hóa thời gian dài, bị dịch tiêu hóa và vi khuẩn phân hủy, Fe2+ trong Hem của Hemoglobin chuyển thành Fe3+, khi đó Hem chuyển thành Hematin có màu đen.
+ Chảy máu tiêu hóa thấp hoặc chảy ồ ạt với số lượng lớn từ dạ dày, tá tràng, người bệnh thường đi ngoài ra máu tươi cùng với phân hoặc máu chảy nhỏ giọt sau khi đi ngoài. Nguyên nhân do máu chảy ra được lưu lại trong ống tiêu hóa thời gian ngắn, ít chịu ảnh hưởng bởi dịch tiêu hóa và vi khuẩn.
 |
| Tính chất phân trong XHTH |
c. Triệu chứng toàn thân
Tùy thuộc vào số lượng máu mất mà người bệnh có thể có các biểu hiện toàn thân khác nhau.
– Mất máu ít, toàn thân ít thay đổi; có thể có biểu hiện hoa mắt, chóng mặt, da, niêm mạc nhợt.
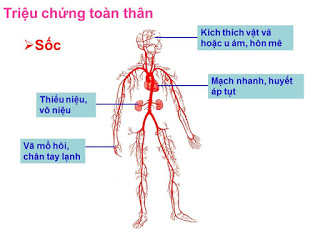
– Mất lượng máu lớn do chảy máu ồ ạt người bệnh có thể sốc; biểu hiện kích thích vật vã hoặc u ám, hôn mê; vã mồ hôi, chân tay lạnh; mạch nhanh, huyết áp tụt, có thể không bắt được mạch, không đo được huyết áp; có thể thiểu niệu, vô niệu.
2. Cận lâm sàng
a. Xét nghiệm máu
Hồng cầu giảm, huyết sắc tố giảm, hematocrit giảm.
b. Nội soi tiêu hóa
Nội soi thực quản, dạ dày, tá tràng qua đường miệng hoặc nội soi đại, trực tràng sau thụt tháo qua đường hậu môn có thể xác định được số lượng, vị trí, tính chất ổ chảy máu.
III. CHẨN ĐOÁN
1. Chẩn đoán xác định
a. Hội chứng chảy máu tiêu hóa
– Nôn ra máu, đi ngoài ra máu.
– Nội soi tiêu hóa: xác định được số lượng, vị trí và tính chất ổ chảy máu.
b. Hội chứng mất máu cấp
– Các triệu chứng toàn thân do mất máu: hoa mắt, chóng mặt, da, niêm mạc nhợt, mạch nhanh, huyết áp tụt,…
– Xét nghiệm máu: hồng cầu giảm, huyết sắc tố giảm, hematocrit giảm.
2. Chẩn đoán phân biệt
Trường hợp không điển hình, đặc biệt khi thầy thuốc không trực tiếp quan sát chất nôn và phân của người bệnh thì cần phân biệt nôn ra máu và đi ngoài ra máu với các trường hợp:
a. Phân biệt với nôn ra máu
– Ho ra máu: trường hợp này máu ra đường miệng nhưng có nguồn gốc từ hệ hô hấp; bệnh nhân có tiền sử mắc một số bệnh lý phổi, phế quản; máu
thường ra sau khi ho, khạc; lẫn bọt, đờm; diễn biến thường dai dẳng, có thể có đuôi khái huyết.
thường ra sau khi ho, khạc; lẫn bọt, đờm; diễn biến thường dai dẳng, có thể có đuôi khái huyết.
– Sau ăn một số thức ăn như dưa hấu, tiết canh rồi nôn ra. Trường hợp này cần khai thác kĩ tiền sử và tính chất của chất nôn.
b. Phân biệt với đi ngoài ra máu
– Đi ngoài phân đen sau uống bismuth, than hoạt, các thuốc có chứa sắt: trường hợp này phân có màu xám hoặc hơi xanh, phân khô, không thối khắm; toàn thân không thay đổi và khi ngừng các thuốc trên phân vàng trở lại.
3. Chẩn đoán mức độ.
Căn cứ vào sự thay đổi của 2 chỉ tiêu lâm sàng là mạch, huyết áp tối đa và 3 chỉ tiêu cận lâm sàng là hồng cầu, huyết sắc tố, hematocrit khoa nội tiêu hóa Học Viện Quân Y phân xuất huyết tiêu hóa thành 3 mức độ:
|
Mức độ
Chỉ tiêu
|
Nặng
|
Vừa
|
Nhẹ
|
|
Mạch (lần/phút)
|
> 120
|
100 – 120
|
< 100
|
|
HATĐ (mmHg)
|
< 80
|
80 – 100
|
> 100
|
|
Hồng cầu (T/l)
|
< 2
|
2 – 3
|
> 3
|
|
Huyết sắc tố (g/l)
|
< 60
|
60 – 80
|
> 80
|
|
Hematocrit (%)
|
< 20
|
20 – 30
|
> 30< o:p>
|
IV. ĐIỀU TRỊ
1. Nguyên tắc
– Tuỳ mức độ nặng, vừa, nhẹ để chọn phương án điều trị nội khoa hay phẫu thuật.
– Điều trị tuỳ theo nguyên nhân.
– Điều trị trước hết phải theo những mục tiêu chung:
+ Điều trị tích cực, bảo đảm các chức phận sống.
+ Cầm máu.
+ Bù lại khối lượng tuần hoàn.
+ Điều trị nguyên nhân.
2. Điều trị nội khoa
Điều trị nội khoa được tiến hành theo những bước chung là điều trị tích cực bảo đảm các chức phận sống, cầm máu, bù lại khối lượng tuần hoàn, và cuối cùng là điều trị nguyên nhân gây xuất huyết tiêu hóa.
a. Chế độ hộ lý
– Thực hiện chế độ hộ lý cấp 1, theo dõi sát mạch, huyết áp với trường hợp nặng 1 giờ 1 lần, trường hợp vừa, nhẹ 2-3 giờ 1 lần. Theo dõi chất nôn, phân: số lần, số lượng, màu sắc.
– Chế độ ăn: nhịn ăn trong 24 giờ đầu, khi cầm máu thì cho ăn thức lỏng lạnh (sữa lạnh). Khi ngừng chảy máu thì cho ăn thức ăn mềm, dễ tiêu. Khi đi ngoài phân màu vàng thì cho ăn phở, cơm.
b. Điều trị tích cực, bảo đảm các chức phận sống
Trong xuất huyết tiêu hóa, một số
trường hợp người bệnh có thể có sốc, nếu không được xử trí kịp thời sẽ dẫn đến tử vong rất nhanh. Cần theo dõi sát người bệnh, áp dụng các biện pháp để chống sốc và bảo đảm các chức phận sống như:
trường hợp người bệnh có thể có sốc, nếu không được xử trí kịp thời sẽ dẫn đến tử vong rất nhanh. Cần theo dõi sát người bệnh, áp dụng các biện pháp để chống sốc và bảo đảm các chức phận sống như:
– Hồi sinh tim phổi khi người bệnh có ngừng tuần hoàn.
– Cho thở oxi khi có biểu hiện khó thở, trường hợp suy hô hấp có thể phải cho thở máy,…
c. Cầm máu
– Bất động người bệnh, đặt bệnh nhân nơi yên tĩnh, nằm ngửa đầu thấp và nghiêng sang một bên, hạn chế thay đổi tư thế và di chuyển người bệnh.
– Sử dụng các thuốc cầm máu: Vitamin K, Transamin,..
+ Vitamin K ống 5 mg, tiêm bắp 6 – 12 ống /ngày.
+ Transamin ống 250mg/2,5ml, tiêm tĩnh mạch 2 – 4 ống/ ngày.
Vitamin K giúp gan tăng cường tổng hợp prothrombin góp phần cầm máu, dùng khi chức năng gan còn tốt; còn Transamin có tác dụng kéo dài thời gian tồn tại của cục máu đông.
– Tiến hành các thủ thuật cầm máu: sử dụng trong trường hợp chảy máu nặng, dùng thuốc đơn thuần khó cầm được máu. Một số thủ thuật như qua nội soi tiêu hóa tiến hành bơm nước lạnh, tiêm các dung dịch cầm máu vào ổ chảy máu hoặc kẹp, thắt các mạch máu trong chảy máu dạ dày, tá tràng; sử dụng bóng chèn trong chảy máu do vỡ tĩnh mạch thực quản,…
– Cầm máu bằng phẫu thuật: Khi cầm máu bằng thuốc và áp dụng các thủ thuật không có hiệu quả (áp dụng với những cơ sở y tế có điều kiện).
 |
| Các thuốc cầm máu hay dùng |
d. Bù lại khối lượng tuần hoàn
Trong những trường hợp nặng việc nhanh chóng truyền dịch có ý nghĩa sống còn với người bệnh.
– Loại dịch truyền được sử dụng: gồm các loại dịch đẳng trương như Nacl 0,9%, Glucose 5%; máu hoặc các dịch cao phân tử như HAES – Streril, Dextran. Truyền tiểu cầu, huyết tương tươi đông lạnh nếu bệnh nhân có giảm tiểu cầu hoặc rối loạn đông máu.
– Chỉ định chọn dịch truyền: Xuất huyết tiêu hóa mức độ nhẹ chỉ cần dùng các loại dịch đẳng trương; mức độ trung bình truyền dịch và nên truyền máu hoặc dịch keo nếu chảy máu vẫn tiếp diễn; mức độ nặng phải truyền máu, tốt nhất là dùng máu tươi (là máu vừa được lấy <6h) do còn đủ tiểu cầu và các yếu tố đông máu.
– Lượng dịch truyền: cần căn cứ vào số lượng máu mất, mạch, huyết áp, truyền máu còn cần căn cứ vào hồng cầu, huyết sắc tố, hematocrit (Chú ý: Nếu huyết áp tối đa dưới 60 mmHg cần truyền với tốc độ nhanh để nâng huyết áp lên. Duy trì huyết áp tối đa khoảng 90-100 mmHg và khoảng 140 mmHg với bệnh nhân có cao huyết áp, không nên để quá cao sẽ gây chảy máu trở lại).
 |
| Các loại dịch truyền |
e. Điều trị nguyên nhân
Tùy nguyên nhân gây xuất huyết tiêu hóa để áp dụng các phương pháp điều trị như:
– Nguyên nhân chảy máu là do loét dạ dày, tá tràng điều trị theo phác đồ loét dạ dày, tá tràng.
– Nguyên nhân chảy máu là do giãn, vỡ tĩnh mạch thực quản sau khi tiến hành thắt tĩnh mạch thực quản kết hợp dùng các thuốc giảm áp lực tĩnh mạch cửa và các thuốc điều trị xơ gan,…
3. Điều trị ngoại khoa
Chỉ định: Sau khi điều trị nội khoa tích cực máu vẫn còn chảy hoặc các trường hợp xuất huyết tiêu hóa máu chảy nhiều, tiên lượng khó có thể cầm máu bằng các phương pháp nội khoa thông thường.
Để lại một phản hồi